• •
Osterreichische
Gesundheitskonferenz
18. Mai 2001
Konferenzbericht


2811/AB XXI.GP
Eingelangt am: 21.11.2001
BUNDESMlNISTER
FÜR SOZIALE
SICHERHEIT UND GENERATIONEN
Ich beantworte die an mich
gerichtete schriftliche parlamentarische Anfrage der Ab-
geordneten Heidrun Silhavy und Genossinnen betreffend Zwischenergebnisse
und -berichte der Arbeitsgruppen (im Rahmen der Österreichischen Gesund-
heitskonferenz),
Nr. 2827/J, wie folgt:
Frage 1:
Im Regierungsprogramm wurde die
Einrichtung einer Österreichischen Gesundheits-
konferenz vereinbart. Diese soll als Plattform für einen effizienten
Diskussionspro-
zess dienen und möglichst vielen Betroffenen, Verantwortlichen und
Leistungs-
erbringern im Gesundheitswesen die Möglichkeit zum gegenseitigen
Erfahrungs-
austausch bieten.
Im Rahmen der 1.
Österreichischen Gesundheitskonferenz wurden Arbeitsgruppen
zu den Themen “Qualität im
Gesundheitswesen", “Einsatz neuer Informationstechno-
logien", “Gesundheitsökonomie und Finanzierung",
“Fortschritt in der Medizin" und
“Senioren in Österreich" eingerichtet. Über die Ergebnisse
der Arbeitsgruppen wurde
bei der 2. Österreichischen Gesundheitskonferenz Bericht erstattet.
Bei der Durchführung der Arbeitsgruppen
wurde besonderer Wert darauf gelegt, die
Meinungen von
Expertinnen zu hören und von Seiten des Ministeriums ein offenes
Ohr für deren Anliegen zu haben. Die inhaltlichen Punkte, die im
Rahmen der Be-
richterstattung angeführt wurden, stellen eine wertvolle
Unterstützung für die Fortfüh-
rung der
Arbeitsgruppen dar.
Die Ergebnisse der 2.
Österreichischen Gesundheitskonferenz und damit auch die
Berichte der Arbeitsgruppen wurden in der beiliegenden Broschüre
veröffentlicht, die
jederzeit im Bundesministerium für soziale Sicherheit und Generationen
angefordert
werden kann.
• •
Osterreichische
Gesundheitskonferenz
18. Mai 2001
Konferenzbericht


Impressum
Herausgegeben vom Bundesministerium
für soziale Sicherheit und
Generationen, Sektion VII, Radetzkystraße 2,1030 Wien
Für den Inhalt verantwortlich:
Sektionschef DI Harald Gaugg
Mai 2001
© Dia Festsaal im Billrothhaus
(Umschlag): Gesellschaft der Ärzte, Wien.
Verwendung mit Genehmigung der Gesellschaft der Ärzte.
Druck: Druckerei des BMSG,
Stubenring 1, 1010 Wien
Bestellmöglichkeiten:
Broschürentelefon: 0800/20 20 74
Fax: 01/7155830
E-Mail: gisela.kirchler@bmsg.gv.at
Internet: http://www.gesundheit.bmsg.gv.at
ISBN 3-850 10-072-8
Diese Broschüre ist kostenlos
beim Bundesministerium für soziale
Sicherheit und Generationen, Radetzkystraße 2, 1030 Wien,
erhältlich.
Inhaltsverzeichnis
Einleitung................................................................................................................... 4
Eröffnungsstatement................................................................................................. 6
Qualitätssicherung in der medizinischen Lehre.........................................................9
Qualität im Gesundheitswesen................................................................................ 15
Arbeitsgruppe “Qualität im Gesundheitswesen"...................................................... 18
Einsatz von Informationstechnologien im Gesundheitswesen................................. 20
Arbeitsgruppe “Einsatz von Informationstechnologien im Gesundheitswesen".......28
Gesundheitsökonomie und Finanzierung................................................................29
Arbeitsgruppe “Gesundheitsökonomie und Finanzierung" ......................................31
Senioren in Österreich.............................................................................................33
Arbeitsgruppe “Senioren in Österreich" ...................................................................38
Medizinischer Fortschritt.......................................................................................... 39
Arbeitsgruppe “Medizinischer Fortschritt"................................................................40
Alkohol und Gesundheit ..........................................................................................42
Betriebliche Gesundheitsförderung.........................................................................50
Bewegung und Ernährung.......................................................................................55
Rauchen und Gesundheit........................................................................................61
Zusammenfassende Rede des Herrn Staatssekretärs............................................63
Einleitung
Im Regierungsprogramm wurde die
Einrichtung einer Österreichischen Gesundheits-
konferenz vereinbart. Diese soll möglichst vielen Verantwortlichen,
Betroffenen und
Leistungserbringern des Gesundheitswesens eine Gesprächsplattform bieten
und
damit zur Unterstützung eines effizienten Diskussionsprozesses beitragen.
Die
Durchführung der Konferenz soll generell der besseren Motivation und
Koordination
im Gesundheitswesen dienen.
Im Rahmen der vorliegenden
Publikation werden die Ergebnisse der Österreichi-
schen Gesundheitskonferenz 2001 präsentiert, die am 18. Mai 2001 unter dem
Vor-
sitz von Herrn Staatssekretär Univ.-Prof. Dr. Reinhart Waneck in den
Räumlichkeiten
der Gesellschaft der Ärzte in Wien statt fand.
Der zu Grunde liegenden Intention
entsprechend, wurden etwa 300 meinungs-
bildende Vertreterinnen des österreichischen Gesundheitswesens als
Gäste zur
Konferenz eingeladen. Dazu zählen u.a. Vertreterinnen der Patienten, der
Gesund-
heitsberufe, der Krankenversicherungen, der Träger von Krankenanstalten
und sons-
tigen Gesundheitseinrichtungen, der sozialen Hilfsdienste, der Sozialpartner
sowie
Repräsentantinnen aus Politik, Verwaltung und Wissenschaft auf Bundes-,
Landes-
und Regionalebene.
Hinsichtlich der Themenauswahl der
bei der Gesundheitskonferenz vorgetragenen
Referate handelt es sich um gesundheitsspezifische Grundsatzthemen, die die
Ent-
wicklung des Gesundheitswesens und seine Ausgestaltung nachhaltig beeinflussen.
Der Vormittag der Konferenz war der Berichterstattung über die Ergebnisse
von Ar-
beitsgruppen gewidmet, die zu den Themen “Qualität",
“Informationstechnologien",
“Gesundheitsökonomie und Finanzierung", “Senioren"
sowie “Fortschritt in der Medi-
zin" eingerichtet wurden. Der Nachmittag der Konferenz war dem breiten
Spektrum
“Gesunder Lebensstil" gewidmet, wobei die Themen “Alkohol und
Gesundheit", Be-
triebliche Gesundheitsförderung", “Bewegung und
Ernährung" sowie “Rauchen und
Gesundheit" behandelt wurden.
Bei der Auswahl der bei der
Gesundheitskonferenz durch Referate zu Wort kom-
menden Vortragenden wurde insbesondere darauf geachtet, Expertinnen mit lang-
jähriger
gesundheitsspezifischer Erfahrung und vorzugsweise wissenschaftlichem
Hintergrund zu gewinnen.
Eröffnungsstatement
Staatssekretär Univ.-Prof. Dr. Reinhart Waneck
Sehr geehrte Damen und Herren!
Ich freue mich, Sie in meiner
Funktion als Staatssekretär für Gesundheit zur heuti-
gen Veranstaltung sehr herzlich begrüßen zu dürfen.
Wie Ihnen bekannt sein
wird, ist im politischen Programm der Regierung die Einrich-
tung einer
Österreichischen Gesundheitskonferenz vorgesehen.
Ich hatte bereits
im Vorjahr die
Ehre, die erstmals durchgeführte Österreichische Gesundheitskonfe-
renz zu
eröffnen - umso mehr freue ich mich, dass mir diese Aufgabe auch heuer
wieder zukommt.
Die Österreichische
Gesundheitskonferenz soll, so hoffe ich, allen Verantwortlichen,
Betroffenen und Leistungserbringerlnnen des Gesundheitswesens eine Gesprächs-
plattform bieten und damit zur
Unterstützung eines effizienten Diskussionsprozes-
ses beitragen.
Sehr geehrte Damen und Herren, im
Rahmen der heutigen Veranstaltung sollen
Themen diskutiert werden, die für die zukünftige Entwicklung und
Gestaltung des
österreichischen Gesundheitswesens von besonderer Bedeutung sind. Ich habe
zu
wesentlichen gesundheitspolitischen Fragen im Anschluss an die Vorjahreskonfe-
renz Arbeitsgruppen eingerichtet, die
während der vergangenen Monate gearbeitet
haben und uns heute Bericht erstatten werden. Erlauben Sie mir, verehrtes
Publi-
kum, auf
wesentliche zukünftige Entwicklungen im
Gesundheitswesen hinzuwei-
sen, die
insbesondere am heutigen Vormittag diskutiert werden sollen:
Die Sicherung und Verbesserung der Qualität im Gesundheitswesen wird zuneh-
mend eine zentrale Aufgabe der Gesundheitspolitik. Zwar wird uns von
internationa-
ler Seite wie beispielsweise der OECD bescheinigt, dass unsere
Gesundheitsversor-
gung eine hohe Qualität aufweist. Gerade dieses Lob ist aber für uns
eine Heraus-
forderung, durch systematische Qualitätsarbeit Gutes weiter zu verbessern
und ein
flächendeckendes
österreichisches Qualitätssystem zu etablieren. Ich freue mich, an
dieser Stelle berichten zu können,
dass wir im Rahmen der neuen Art. 15a Vereinba-
rung
über die Neustrukturierung des Gesundheitswesens und der Krankenanstalten-
finanzierung den bestehenden Gesundheitsartikel umfangreicher und detaillierter
gestaltet haben. Noch in diesem Jahr wird der Bund eine Reihe neuer und
innovati-
ver Qualitätsprojekte initiieren.
Der Weg in die Informationsgesellschaft
eröffnet neue Chancen für das Österrei-
chische
Gesundheitswesen. Zur Wahrnehmung dieser Chancen bedarf es allgemein
einer Öffnung hin zu modernen Informations- und
Kommunikationstechnologien, der
Förderung
ihrer Nutzbarmachung und breiten Anwendung zum Wohle der Patientin-
nen und Patienten - allerdings unter bestimmten Rahmenbedingungen, die den
Schutz der Patientinnen und Patienten zu gewährleisten haben. Ich darf an
dieser
Stelle, sehr verehrte Damen und Herren, auf unsere Bemühungen zur
Einführung
eines
Gesundheitstelematikgesetzes hinweisen.
Nicht zuletzt die während der
vergangenen Monate intensiv geführte Diskussion zum
Thema der Finanzierung des Gesundheitswesens
zeigt, dass Fragen der Gesund-
heitsökonomie und des bestmöglichen Einsatzes der verfügbaren
Ressourcen zu-
künftig einen größeren Stellenwert einnehmen werden. Unser Ziel
liegt darin, die Ef-
fizienz des Gesundheitswesens zu erhöhen und den gleichen Zugang zu
Gesund-
heitsleistungen für die Bevölkerung zu gewährleisten.
Der rasante medizinische Fortschritt stellt eine unvermeidbare
Herausforderung im
Hinblick auf die Effektivität und Effizienz im österreichischen
Gesundheitswesen dar.
Wir müssen uns der Frage stellen, ob unsere Entscheidungsträgerinnen,
seien es
Wissenschafterinnen,
Unternehmerinnen oder Politikerinnen auch alle Rahmenbe-
dingungen vorfinden, die sie
befähigen, den Fortschritt in der Medizin ethisch ver-
tretbar und ökonomisch effizient zu beurteilen. Es muss generell
unser Ziel sein,
dass medizinischer Fortschritt zu einer Verbesserung der Lebensqualität
führt und
die Vorteile dieser Entwicklungen der gesamten Bevölkerung zugute kommen.
Die demographischen
Veränderungen unserer Gesellschaft und damit einhergehend
die zunehmende Alterung unserer
Patientinnen sind
weitere Herausforderungen,
denen wir uns zukünftig stellen müssen.
Dabei geht es nicht nur um die Verwirkli-
chung des Konzeptes “Gesundes Altern", sondern auch um die Sicherung
der Le-
bensqualität hochbetagter Menschen. Wir werden uns verstärkt
bemühen müssen, in
der Zukunft den derzeit leider immer noch bestehenden Lücken in der
geriatrischen
Versorgung in Österreich besonderes Augenmerk zu schenken.
Sehr
geehrte Damen und Herren, ich werde ebenso wie Sie mit großem Interesse
die heutige Berichterstattung der Arbeitsgruppen verfolgen, die zu den
genannten
Themenbereichen
gearbeitet haben.
Verehrtes Publikum, lassen Sie mich
überleiten zum Nachmittagsprogramm der Ver-
anstaltung, das mir ebenfalls ein besonderes Anliegen ist. Durch die Themenwahl
“Gesunder Lebensstil" möchte ich den zweiten
Teil des Konferenztages der “Poli-
tik der präventiven Schritte" widmen, in dem Wissen, dass wir durch
gezielte Präven-
tion und Gesundheitsförderung sowohl die Lebensqualität unserer
Bürgerinnen
verbessern als auch unsere Gesundheitsbudgets deutlich entlasten können.
Rauchen, Alkohol, unzureichende
Bewegung sowie nicht gesundheitsförder-
lich gestaltete Lebensumfelder zählen zu den
wesentlichsten Krankheitsverursa-
chern in unserer Gesellschaft. Für mich stellt dies einen Grund mehr dar,
diese
Themen zu diskutieren und die Problematik bewusst zu machen.
Wir arbeiten in diesem Bemühen
ebenso wie einige andere sehr aktive Mitspieler in
der Österreichischen Gesundheitsszene. Erlauben Sie mir in diesem
Zusammen-
hang auf die vielen Projekte des Fonds
Gesundes Österreich hinzuweisen, um nur
ein Beispiel aktiver und erfolgreicher Arbeit zu nennen.
Sehr geehrte Damen und Herren, ich
bin überzeugt, dass das heutige Programm
auch Ihnen als Publikum Gelegenheit geben wird, sich in anregende Diskussionen
einzubringen.
In diesem Sinne eröffne ich die Österreichische Gesundheitskonferenz
2001 und wünsche Ihnen eine interessante Veranstaltung.
Qualitätssicherung in der medizinischen Lehre
Univ.-Prof. DDr. h.c. Gerhard S.
Barolin
Kuratorium
für Fortbildung und Ausbildung des
Österreichischen
Primarärzteverbandes
Einvernehmlich sehen wir
Qualitätssicherung in engem Zusammenhang mit Fragen
der Evaluation. Diese ist aber nur sinnvoll, wenn sie Wegweisungen zur Verbesse-
rung gibt.
Dazu ist der Arbeitskreis der Meinung, dass es nicht einmalig bei dem Ge-
spräch bleiben dürfte, sondern ein weiteres kontinuierliches Gesprächs- und Ak-
tionsforum nötig
ist.
Die Legitimation der Primarärzte ergibt sich daraus, dass
die gesamte postpromo-
tionelle Ausbildung (zum Arzt für Allgemeinmedizin und zum Facharzt) vom
Gesetz
her ausschließlich in ihren Händen als Ausbilder liegt. Aus der
engen und verant-
wortlichen Befassung damit stammen die in Abb. 1 wiedergegebenen Thesen (be-
reits aus 1988 - aber heute ebenso gültig wie damals). Es kommt darin auch
klar
zum Ausdruck, dass wir die Ausbildung als ein unteilbares Kontinuum ansehen,
doch
wird hier nur auf den Komplex der postpromotionellen
Ausbildung
eingegangen, da
diese zum Gesundheitsministerium ressortiert.
Die notwendige EU-Anpassung ergibt sich als ein
Schlüsselzeitpunkt, wo nicht nur
kleine Anpassungen, sondern eine gründliche Reform des Bisherigen in
Angriff ge-
nommen werden kann, mit dem Vorsatz, das gute Österreichische zu erhalten
und das
Verbesserungswürdige zu verbessern.
Wir
gehen davon aus, dass die Gesamtorganisation der österreichischen Medi-
zin - insbesondere mit ihren
weitreichenden sozialen Facetten - als sehr gut zu wer-
ten ist (und auch europäisch weitgehend so anerkannt wird) und dass dies
zu dem
guten Erhaltenswürdigen gehört.
In
der postpromotionellen Ausbildung hat die Ärztekammer inzwischen die Voten
der
Primarärzte nicht berücksichtigt und als einziges Neues eine
Abschlussprüfung, aber
keine weiteren Evaluations- und Qualitätssicherungskriterien
eingeführt.
Abb. 2 gibt über die
Evaluationsmittel eine Aufstellung, wobei sich auch zeigt, dass
die Prüfung als alleiniges Evaluationsmittel ein schlechtes
Qualitätssicherungsin-
strument ist. Vor allem fehlt die (gesetzeskonforme) ausbildungsbegleitende
mehrfache
Evaluation, aber auch die horizontale Vernetzung.
Bei den fallweise im Rahmen der
Ärztekammer eingesetzten, rückfließenden Bewer-
tungsbögen hat man zwar die Auszubildenden gefragt. Diese können aber
nur über
die didaktische Qualität, nicht jedoch über den Wert der Inhalte der
Ausbildung Aus-
kunft geben.
Wir haben erstmalig eine Meinungsumfrage
bei 200 niedergelasse-
nen praktizierenden Ärztinnen gemacht, und ihre Meinungen mit denen der klini-
schen Lehrer verglichen.
Bei der Abb.
3. zeigt sich dabei ein erschütterndes Auseinanderklaffen der Mei-
nungen, obwohl doch eigentlich das in der
Praxis Benötigte der Goldstandard für die
Ausbildung sein sollte. Diesbezüglich wären also auch mehrfache
Evaluationen bei
Niedergelassenen zur Qualitätssicherung nötig.
Angesichts der Alleinverantwortung
des Primarius für die postpromotionelle Arztaus-
bildung hat das Österreichische Kuratorium für ärztliche
Ausbildung und Fortbildung
(als Organ des Österreichischen Primarärzteverbandes) sich seit
langem mit den
Fragen von Fortbildung und Ausbildung befasst. Die hier wiedergegebenen Thesen
sind heute
noch genauso gültig wie in ihrer Festlegung 1988 und sehen den
ärztli-
chen Ausbildungsgang sinnvollerweise als Kontinuum von der ANS bis zur lebens-
langen Fortbildung. In den vorliegenden Zeilen wird aber nur auf die
postpromotio-
nelle Ausbildung eingegangen (die zum Gesundheitsministerium ressortiert).
Thesen zur medizinischen Ausbildung und Fortbildung in Österreich
Vor allem ist anzustreben:
• Humanitäre Bildung Hand in Hand mit Fachbildung
• Hinführung zur selbständigen Arbeit
• Übersichtswissen vor Detailwissen
1. Verbesserung ist nötig
2.
Wissenschaftliche Tätigkeit, Ausbildung und Patientenbetreuung sind un-
trennbar, somit gemeinsam zu berücksichtigen
3. Lehr-Kontrolle ebenso wichtig wie Lernkontrolle
4. Lernkontrolle muss begleitend sein vor (eventuellen) Endprüfungen
5. Lehrstoff: Koordination + Straffung vor Vermehrung
6. Anerkennung durch ein “Meriten-System" für Lernen und Lehren
7.
organisatorische Fähigkeiten + menschliche Qualitäten müssen in
der
Qualifikation mitberücksichtigt werden
8.
Der volle Ausbildungsgang soll in seiner Gesamtheit berücksichtigt werden
(AHS -> Studium -» postprom. Oberarzt -» Habilitation ->
Primariat -» Lehr-
stuhl)
Als Richtlinien beschlossen vom
Österreichischen Kuratorium für ärztliche Ausbildung und Fortbildung, Juli 1988
Abb. 1
Weitere Anregungen aus dem Arbeitskreis
1)
Der Hausärzte-Verband ist der Meinung, dass eine mehrmonatige Ausbildungs-
zeit in einer Lehrpraxis obligat sein sollte.
2)
Die Tätigkeit in Pflegeheimen wird nach wie vor überhaupt nicht
für die Ausbil-
dung anerkannt, obwohl eine immer größere Anzahl unserer Bürger
älter und
pflegebedürftig wird. Es soll eine mehrmonatige Tätigkeit im Pflegeheim für
die Ausbildung
anerkannt, wenn nicht sogar obligat gemacht werden.
3)
Die Rotation auf
Komplementärabteilungen und möglichst auch EU-weit soll
nicht nur erleichtert, sondern ausdrücklich gefördert werden.
4)
Man sähe es auch als sinnvoll an, für die postpromotionelle lebenslange
Fortbildung (also
nach abgeschlossener Ausbildung) klare Curricula zu schaf-
fen.
5)
Die Gutachterei sollte wegen ihrer
großen didaktischen (ordnenden) Wirkung
auch obligatorisch in dem Ausbildungsgang - zumindest in den Grundbegriffen -
verankert werden.
6)
Im Sinne der praktischen Umsetzung und Weiterentwicklung (einerseits im Hin-
blick auf die Weiterentwicklung der Wissenschaft, andererseits im Hinblick auf
die Evaluations-Ergebnisse) sollte eine stehende Kommission von unserem
Arbeitskreis ihren Ausgang nehmen. Darin sollte wie bisher natürlich die
Ärzte-
kammer vertreten sein, aber auch Primarärzteverband und
Gesundheitsministe-
rium. Es wäre das ein Personenkreis, der folgende Funktionen erfüllt:
a) Ständige Aktualisierung der Ausbildungsbestimmungen
- anhand
der laufenden Ergebnisse der mehrdimensionalen Evaluation
der Ausbildung (laut Abb. 2),
- anhand mehrfacher Befragungen der niedergelassenen Ärzte,
- im Sinne des Fortschritts der Wissenschaft.
b) Visitationskommissionen und weitere Funktionen aus Abb. 2
c) Tätigkeit
als Prüfungs- und ev. Berufungsinstanzen
Kostengünstig könnten dazu auch kurz pensionierte und/oder
emeritierte Pri-
marärzte
und Professoren berufen werden.
7) Die didaktische Qualität soll vermehrt
karrierewirksam sein, sowohl in universi-
tären als auch in außeruniversitären Abteilungen.
Evaluation medizinischer Aus-, Fort- und Weiterbildung
Sinnvolle Evaluation ist eine
wesentliche Vorbedingung für Qualitätssicherung. Wir
sehen es vor allem als wünschenswert an, dass
1) die Evaluation auch kommunikationsverbessernd zwischen
Ausbilder und Kandi-
daten wirken (Dazu darf es keine
“Hinter-dem-Rücken-Evaluierung" geben, son-
dern es sollte jeweils zwischen Ausbilder und Kandidaten Gespräch und
Gegen-
zeichnung stattfinden),
2) gerade die
einmalige Abschlussprüfung zu den wenigst geeigneten Mitteln zur
Qualitätsverbesserung dient.
Evaluationsmittel für
medizinische Aus-,
Fort- und Weiterbildung
|
s
|
p
|
|
|
K*) 1. Rückfließende Bewerbungsbogen
|
|
s
|
p
|
E
|
|
der Ausbildungskandidaten
|
|
s
|
p
|
E
|
|
Ateilungs- (Ausbildungs-)Leiters K*) 3. Rasterzeugnisse/Fortbildungspässe
|
|
s
|
|
|
|
K 4. Kommissionen vor Ort a) betreffend Ausrüstungsstandard
|
|
|
p
|
|
|
b) betreffend Aktivitätsstandard
|
|
|
|
E
|
|
5. Prüfungen (wenn, dann nur kommissionell/
|
|
|
p
|
|
|
mehr zwecks Vergleich der Ausbildungsqualität
als K 6. "Teachers Training"
|
I.) Wirksam für Evaluationen
von:
S = Struktur-Qualität
P = Prozess-Qualität
E = Ergebnis-Qualität
Abb. 2
II.) Verbesserungspotential für Kommunikation
Zwischen Ausbilder und Kandidat = K
*) nur wenn
Besprechung und
wechselseitige
Gegenzeichnung obligat sind
Ausbildung und Fortbildung
Da der
Ausbildungskandidat nur Auskunft über die didaktische Qualität der
Ausbil-
dung geben
kann, nicht aber über deren Brauchbarkeit für die Praxis, haben wir
erstmals eine
Meinungserhebung bei 200 niedergelassenen Ärzten gemacht und
deren Meinungen mit den Meinungen der klinischen Lehrer verglichen. Wie notwen-
dig das war, zeigt das Ergebnis. Nämlich das Faktum, dass die klinischen
Lehrer
völlig andere Prioritäten sehen als die niedergelassenen Ärzte
(obwohl Letzteres ja
eigentlich der Goldstandard für die Ausbildung sein sollte).
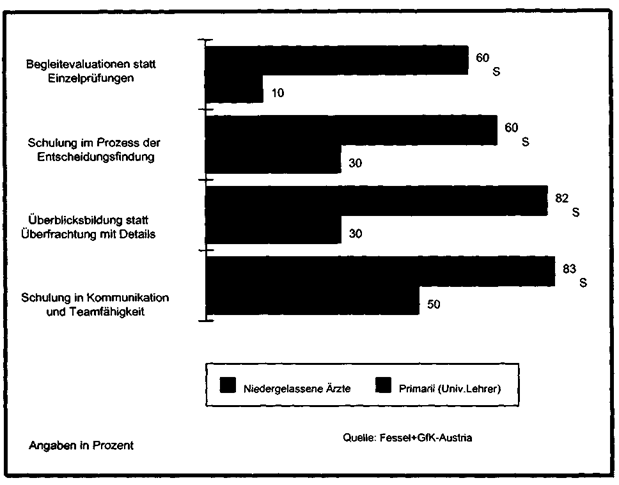
a) Die niedergelassenen
Ärzte halten von der Abschlussprüfung wenig, von einer
Begleitevaluation viel. Die klinischen Lehrer sind genau gegenteiliger Meinung.
b)
Die niedergelassenen Ärzte würden mehr Schulung im Prozess der
Entschei-
dungsfindung wünschen, die klinischen Lehrer geben dem wenig Gewicht.
c) Vor allem
plädieren die niedergelassenen Ärzte für Vermittlung von mehr
Über-
sichtsbildung statt Überfrachtung mit Details, wohingegen die klinischen
Lehrer
an möglichst detailreiche Ausbildung glauben. Und schließlich
d) sehen die
niedergelassenen Ärzte es für wesentlich an, dass eine Schulung in
Kommunikation und Teamfähigkeit stattfindet. Auch das wird von den
klinischen
Lehrern viel weniger wichtig gesehen.
Vergleich: Niedergelassene Ärzte - Primarii
Qualität im Gesundheitswesen
Primarius Dr. Herbert Stekel
Allgemeines Krankenhaus Linz
Der
vorliegende Arbeitsgruppenbericht kann nur einige Streiflichter einer
mehrstün-
digen
Informationsveranstaltung wiedergeben.
Die
Arbeitsgruppe beurteilt das österreichische Gesundheitssystem als sehr gut
leis-
tungsfähig. Dies wird mit dem allgemeinen hohen Versorgungsniveau, der
Vollver-
sorgung der
Bevölkerung und dem ungehinderten Zugang zur Spitzenleistung be-
gründet. Setzt man den Anteil des Gesundheitswesens am
Bruttoinlandsprodukt da-
zu in Beziehung, so liegt der Schluss nahe, dass das österreichische
Gesundheits-
wesen bei hervorragender Leistungsfähigkeit auch als durchaus
kostengünstig zu
betrachten ist.
Dennoch sind Qualitätsdefizite
in allen Versorgungsbereichen und allen Organisati-
onsstufen auszumachen. Derzeit ist die Durchdringung des Gesundheitswesens mit
systematischen Qualitätssicherungsansätzen als eher gering anzusehen.
In weiten
Bereichen wird Qualitätsmanagement nicht als Führungsaufgabe erkannt.
Das führt
zu mangelndem Qualitätsbewusstsein bei den Mitarbeiterinnen und einer
mangeln-
den Vorbildfunktion der Führungsschichten. Erschwert wird die Situation
durch den
florierenden Beratermarkt, der zu einer weitgehenden unkritischen
Übernahme von
Industriemodellen in das Gesundheitswesen führt. Dies begründet eine
im Wesentli-
chen abwartende Haltung der medizinischen Führungsschicht.
Als zusätzliche
Herausforderungen wurden die Veränderungen der Alterspyramide
und die wachsende Zahl “machbarer" Leistungen gesehen. Daraus
resultiert die Ge-
fahr eines Kostenanstieges, der durchaus Grund zu ernsthaften Überlegungen
lie-
fert. Bei aller Notwendigkeit der ökonomischen Betrachtung des Gesundheitswesens
soll aber auch an dieser Stelle festgehalten werden, dass
Qualitätssicherung primär
kein Einsparungswerkzeug ist. Als Sekundäreffekt ist ein Abflachen der
Anstiegskur-
ve wünschenswert und durchaus möglich.
Die Gruppe formulierte einige nötige
Schwerpunktsetzungen. Voran stand die klare
Formulierung von
Gesundheitszielen als Richtlinie des täglichen Handelns in Or-
dinationen, Krankenhausabteilungen, etc. Nützlich wäre auch die
Schaffung einer
zentralen berufsgruppenübergreifenden Informationsstelle. Als weiterer Schwer-
punkt wurde der Ausbau der
Outcome-Messungen gesehen, um qualitätsverbes-
serte Maßnahmen an den Ergebnissen des Kernprozesses des
Gesundheitswesens
beurteilen und messen zu können. Besonderes Augenmerk sollte auch auf die
För-
derung von Modellen des Total-Quality-Management
(TQM) gelegt
werden. Die
Gruppe war sich einig, dass dem Verbessern
der Schnittstellen innerhalb des
Gesundheitswesens höchster Stellenwert zukommt. Ebenso bestand Einigkeit dar-
über, dass alle Verbesserungsansätze, wo irgend möglich, interdisziplinär erfolgen
müssen. Aber auch die Notwendigkeit
einer Evaluierung aller getroffenen Maß-
nahmen wurde aufgezeigt. Als gemeinsame Klammer, um alle notwendigen zu tref-
fenden Maßnahmen herum, soll der Grundsatz der Patientinnenorientierung ge-
legt werden. Diese beinhaltet für uns menschliche Zuwendung für mündige Bürge-
rinnen und aufgeklärte Patientinnen im Rahmen eines therapiekonformen Pro-
zesses.
Sehr kritisch wurde die
Übernahme von Qualitätssicherungsmodellen der Fertigungs-
industrie gesehen. Es scheint notwendig, Ziele der Qualitätssicherung
besser zu
kommunizieren. Ein Vorschlag dazu wurde unter dem Titel “Die wichtigen Dinge
richtig machen" präsentiert. Als generelle Anforderungen an medizinische Quali-
tätssicherungssysteme wurden folgende Punkte definiert:
•
Instrumente, Kriterien und Maßnahmen müssen sowohl sachlich wie aber
auch
sprachlich berufsgruppenadäquat sein.
•
Der ständig steigende Dokumentationsaufwand ist zu evaluieren. Es sollten
kei-
ne neuen Dokumentationen ohne klare Zielvorstellungen eingeführt werden.
•
Es ist eine Rücknahme der Dokumentationspflicht, wo immer möglich,
zugunsten
intelligenterer Erhebungsmethoden zu forcieren.
•
Weiters scheint es auch nötig, zertifizierte Systeme des
Qualitätsmanagements
zu hinterfragen.
Abschließend sollten noch exemplarisch einige Maßnahmen vorgeschlagen werden.
•
In erster Linie sind klare Zieldefinitionen, Versorgungsaufträge, etc. zu
formulie-
ren.
•
Sinnvoll wäre auch, eine interdisziplinäre Arbeitsgruppe zum Thema
Outcome-
Messung zu installieren mit der Aufgabe,
Qualität in den Kernprozessen des Ge-
sundheitswesens messbar/beurteilbar zu machen.
•
Die notwendig Schaffung einer Informationsstelle wurde bereits angesprochen,
aber auch die Überarbeitung der gesetzlichen Rahmen- und
Arbeitsbedingungen
im Gesundheitswesen, vor allem im Hinblick auf eine Überprüfung
formaler und
möglicherweise nicht mehr zielführender Inhalte, scheint indiziert.
•
Abschließend soll betont werden, dass Qualitätssicherung ein
Werkzeug zur
Leistungsverbesserung im Gesundheitswesen darstellt. Der richtige Gebrauch
dieses Werkzeuges soll geschult, aber auch überprüft werden.
Arbeitsgruppe “Qualität im Gesundheitswesen"
im Rahmen der Österreichischen Gesundheitskonferenz, 1. Februar 2001
Zusammenfassung
Die nachstehend angeführten
Themenfelder leiten die wesentlichen inhaltlichen
Schlussfolgerungen für die Gesundheitspolitik ab:
•
Ausgehend davon, dass bezogen auf die Kosten/Leistungsrelation das Gesund-
heitswesen in Österreich vorbildlich, leistungsfähig und
kostengünstig ist, sind
Qualitätsdefizite vorhanden. Insbesondere fehlt es an systematischer
Qualitäts-
sicherung und an Qualitätsbewusstsein.
•
Notwendig ist die Formulierung von Gesundheitszielen, die Schaffung zentraler
Informationsstellen, der Ausbau der Outcome-Messung, die Förderung von
Leit-
linien/Richtlinien und die Forcierung von TQM-orientierten Modellen, einer bes-
seren interdisziplinären Zusammenarbeit und die Forcierung von
Schnittstellen-
management.
•
Im Aus- und Fortbildungswesen ist eine vertikale und horizontale Vernetzung
und Koordination der ärztlichen Ausbildung notwendig, insbesondere bei der
post-promotionellen
Ausbildung. Die Qualität der Ärzte trägt wesentlich zur Qua-
lität im Gesundheitswesen bei, Zugangsregelungen sollten diskutiert
werden.
•
Im Aus- und Fortbildungswesen wäre die Einrichtung einer ständigen
begleiten-
den Kommission notwendig, die Aufgaben der Evaluation, im Bereich des wis-
senschaftlichen Fortschritts und den Kontakt mit Schule und Fakultät
wahrneh-
men sollten.
•
Im Aus- und Fortbildungswesen ist ein österreichweiter Austausch zwischen
den
einzelnen Berufsgruppen anzustreben.
•
Im Bereich der Allgemeinmedizin ist bei der Forcierung von
Qualitätsmanage-
ment darauf zu
achten, dass QS-lnstrumente, QS-Kriterien und QS-Maßnahmen
nicht
unkritisch übernommen werden.
•
Wichtige QS-Maßnahmen wie Qualitätszirkel, Leitlinienentwicklung,
Evaluierung
der Patientinnenzufriedenheit und Qualitätskontrollen in Labors sollen
forciert
werden.
Bei allen QS-Maßnahmen ist der Grundsatz der
Patientinnenorientierung einzu-
halten. Menschliche Zuwendung, als
mündige Bürger ernst genommen zu wer-
den, und als umfassend aufgeklärte Patientinnen mitentscheiden zu
können,
sind zentrale Aspekte der Patientinnenorientierung.
Bei allen
QS-Maßnahmen ist darauf zu achten, dass adäquate Dokumentations-
systeme entwickelt werden.
Einsatz von Informationstechnologien im Gesundheitswesen
Dr. Arnold Fragner
Österreichischer
Hausärzteverband
1. Der gegenwärtige Stand
Der Status quo im Hinblick auf die
Vernetzung von Gesundheitseinrichtungen in
Österreich hat bestenfalls fragmentarischen Charakter. Aufgrund bisheriger
fehlen-
der Koordinierung und der Ausrichtung bestehender elektronischer Vernetzungen
vorwiegend im Rahmen privater Initiativen (Ausnahme: div. Krankenanstaltenver-
bunde) hat sich die Entwicklung bisher ausschließlich nach den
Bedürfnissen einzel-
ner Benutzergruppen orientiert. Durch die Inkompatibilität der Software
verschiede-
ner vorhandener elektronischer Systeme ist eine echte Vernetzung, insbesondere
zwischen intra- und extramuralem Bereich, bisher unterblieben und sind
Insellösun-
gen daher derzeit vorherrschend.
Weitere Mankos sind der bislang mit
rund 50 % immer noch relativ geringe Grad an
Hardware-Ausstattung im Bereich der niedergelassenen Ärzteschaft sowie die
dort
aufgrund verschiedener Faktoren vorherrschende mangelnde Motivation zur Vernet-
zung insbesondere mit den Krankenkassen. Der geplante Einsatz der Chipkarte
(mit
all den Verzögerungen in der Entwicklung) allein wird daran vermutlich
nicht viel än-
dern.
2. Das Potenzial
Neben dem Einsatz der im
Wesentlichen bereits entwickelten Chipkarte ist daher
eine Reihe von Maßnahmen notwendig, um ein sinnvolles und
funktionierendes Ge-
sundheitsdatennetz über das Land zu ziehen und die elektronische
Kommunikation
ohne Einbahnstraßen zu ermöglichen. Die technische Machbarkeit steht
dabei gene-
rell außer Zweifel.
Neben der Einführung der
Chipkarte gilt es vordringlich, einen möglichst hohen Grad
an EDV-Ausstattung vor allem im extramuralen Bereich zu erreichen. Dabei ist
die
vorgesehene (angesichts der hohen Anschaffungskosten ohnehin eher symbolische)
Prämierung der Erstausstattung durch die Krankenkassen allerdings nur ein
erster
Schritt. Ohne weitere Maßnahmen, vor allem ohne die Aussicht, in einem
weiteren
Schritt innerhalb eines überschaubaren Zeitrahmens für die
niedergelassene Ärzte-
schaft einen Zusatznutzen ziehen zu können bzw. im administrativen Bereich
we-
sentliche Erleichterungen zu erlangen, ist das Ziel einer möglichst
flächendecken-
den EDV-Ausstattung der Praxen (zumindest jener mit Kassenverträgen) nicht
zu
erreichen. Dieser Zusatznutzen ist mit der Aussicht auf eine täglich
mögliche Online-
Abrechnung mit den Kassen gegeben und stellt neben den Vorteilen für das
Patien-
tinnenmanagement den einzig sinnvollen und akzeptierten Anreiz für die
Ärzteschaft
dar. In der Apothekerschaft ist ein ähnlicher Ansatz mit einer
entsprechenden Ver-
einbarung zwischen Hauptverband der österreichischen
Sozialversicherungsträger
und Apothekerkammer bereits Realität.
Ist die Grundvoraussetzung der
flächendeckenden EDV-Ausstattung einmal erreicht,
eröffnen sich eine Vielzahl von Möglichkeiten zur Vernetzung, wobei
bereits in der
Anfangsphase auf die Kompatibilität der Softwarevarianten, die Erstellung
eines so-
genannten Software-Registers sowie eine logistische Trennung von medizinischen
und administrativen Datenflüssen Bedacht genommen werden muss. Unter
Erfüllung
dieser Prämissen ist eine schrittweise elektronische Vernetzung aller
medizinischen
Einrichtungen und sonstiger Dienstleister im Gesundheitswesen möglich und
sollte
auch angestrebt werden. Die einzelnen Phasen der Umsetzung werden weiter unten
(Punkt 4) beschrieben.
3. Datensicherheit und EU-Konformität
Oberste Priorität hat
schließlich auf allen Ausbaustufen die Wahrung des Da-
tenschutzes für die
Patientinnen. Ohne
effiziente Regelmechanismen und jeder-
zeitige Nachvollziehbarkeit von Datenflüssen und deren Überprüfbarkeit
ist allein das
im Hintergrund stehende Missbrauchspotenzial bereits ein absolutes Hindernis
für
die Etablierung der Vernetzung. Die technischen Voraussetzungen sind vorhanden,
neu entwickelte Codierungssysteme bieten heute maximale Sicherheit, wobei einer
dezentralen Datenspeicherung
gekoppelt mit einem Verfügungsrecht der Patientin-
nen der Vorzug zu geben ist.
Weiters ist auf die entsprechende
Entwicklung des Gesundheitswesens im Rahmen
der Europäischen Union Bedacht zu nehmen. Insbesondere sollten nationale
Pro-
jekte koordiniert und die Ergebnisse der Tätigkeit internationaler
Organisationen
(z.B. CEN, ISO, etc.) besser dokumentiert werden. Nationale
Lösungen ohne Be-
rücksichtigung
internationaler Bestrebungen (“Insellösungen") sind aus
Gründen der
Interoperabilität des medizinischen Datenaustausches und der zu
berücksichtigen-
den Mobilität der Bürgerinnen zu vermeiden. Dazu ist ein
ständiger Austausch mit
den einschlägigen Institutionen auf EU-Ebene notwendig.
4. Der Masterplan
Die
Arbeitsgruppe hat nach eingehender Klärung der Grundsatzfragen einen Mas-
terplan
für die Umsetzung der einzelnen Vernetzungsschritte ausgearbeitet, der
auch
einen zeitlichen Rahmen vorgibt. Die Abstufungen wurden dabei so gewählt,
dass
eine möglichst rasche Umsetzung bei gleichzeitiger Rücksichtnahme auf
den realisti-
schen Aufwand für vorbereitende Maßnahmen gewährleistet ist.
Unter der Voraus-
setzung, dass alle beteiligten Institutionen und Gruppen innerhalb des
Gesundheits-
wesens gleichermaßen für die geplante umfassende Vernetzung zu
motivieren sind,
soll bis 2006 bereits ein weitgehend flächendeckendes Datennetz realisiert
sein, das
die wichtigsten Gesundheitsdienstleister einschließt. Blockierungen im
zeitlichen Ab-
lauf sollen durch die unmittelbare Einbeziehung aller relevanten Gruppen bzw.
deren
Vertretungen in den Entwicklungsprozess a priori vermieden werden (siehe Punkt
5).
Die einzelnen Schritte werden im Folgenden beschrieben:
A. EDV-Infrastruktur
Anliegen höchster
Priorität ist die EDV-Ausstattung aller Gesundheitsdiensteanbie-
ter, insbesondere jener, die mit den Sozialversicherungen direkt abrechnen. Die
EDV-Infrastruktur inkludiert neben der Verfügbarmachung von Hard- und
Software
auch die Einrichtung eines zentralen “Registers", dessen
Hauptaufgabe die Erleich-
terung des Datenaustausches ist. Dies sollte flächendeckend bis 2004
abgeschlos-
sen sein. Als
Begleitmaßnahmen sind umfassende Informationen der Adressaten,
allenfalls verbunden mit einem zu erstellenden Prämiensystem, vorzusehen.
B. Abrechnung
Als wichtigste
Schlüsselanwendung wird die Schaffung der Möglichkeit der Online-
Abrechnung durch die Vertragspartner
(Ärzteschaft, Apotheken) bzw. deren Vertre-
tungen mit den Sozialversicherungen angesehen. Eine flächendeckende
Umsetzung
unter
Einbeziehung der zu Punkt A genannten Begleitmaßnahmen sollte bis Ende
2004 möglich sein.
C. Elektronisches Rezept
Eine weitere
Schlüssel-Anwendung des Masterplanes ist die Einführung des elektro-
nischen Rezepts. Dies bewirkt die elektronische Kommunikation zwischen
Aussteller
und ausführenden Akteuren und ist - wie zu Punkt B dargestellt - um die
Möglichkeit
der elektronischen Abrechnung zu ergänzen. Ebenfalls im elektronischen
Wege er-
ledigt werden sollten chefärztliche oder amtsärztliche Genehmigungen.
Weiters soll-
ten nach Meinung der Arbeitsgruppe auch die Gestion der Heilbehelfe und der
dies-
bezüglich beteiligten Akteure in die Konzeption einbezogen werden. In
zeitlicher Hin-
sicht sollte die flächendeckende Umsetzung einschließlich
allfälliger Begleitmaß-
nahmen bis 2005 abgeschlossen sein.
D. Kommunikation extramuraler und intramuraler Gesundheitseinrichtungen
Diese Kommunikationsvorgänge beinhalten folgende Beziehungen:
• Niedergelassener Bereich - niedergelassener Bereich
• Intramuraler Bereich - niedergelassener Bereich
• Niedergelassener Bereich - intramuraler Bereich
• Intramuraler Bereich - intramuraler Bereich
Dies bedeutet die Einbeziehung
aller Kommunikationsebenen ohne einseitige Da-
tenflüsse. Als Begleitmaßnahmen werden die Schaffung von technischen
Rahmen-
bedingungen und die Verabschiedung von Kommunikationsstandards als erforderlich
erachtet. Abgeschlossen (möglichst flächendeckend) könnte die
Umsetzung dieser
Maßnahmen bis 2005 sein.
E. Ausbau
der Kommunikation Sozialversicherung - Gesundheitsdienste-
anbieter
Ausdehnung
aller Kommunikationsvorgänge im Behandlungsgeschehen (z.B. Auf-
nahmen, Bewilligungen) auf Ärzteschaft, Apotheken, Krankenanstalten, aber
auch
wechselseitige Zugänglichmachung zu Informationssystemen bis Ende 2005.
Beglei-
tend dazu
werden vertrauensbildende Maßnahmen in Bezug auf den Datenschutz
als notwendig erachtet, die technische Vernetzung sollte weitestgehend abgeschlos-
sen sein.
F. Vernetzung mit dem Nachsorgebereich bzw. weiteren Akteuren
Ausbau der Kommunikation mit bzw.
Einbeziehung in die Vernetzung von Pflege-
und Hospizorganisationen, Bandagisten, Psychotherapeuten und Home-Care-
Organisationen. Zeitlicher Rahmen für den Abschluss der Umsetzung ist das
Jahr
2006.
Masterplan zur umfassenden elektronischen Vernetzung im Gesundheitswesen
|
Priorität
|
Thematik
|
Ziel
|
|
1.
|
Kontrolle durch Konsument = Patient
|
|
|
1.
|
EDV-Ausstattung
|
2004
|
|
2.
|
Abrechnung
|
2004
|
|
3.
|
Elektronisches Rezept und Heilbehelfsverordnungen
|
2005
|
|
4.
|
Intramurale-Extramurale Kommunikation
|
2005
|
|
5.
|
Kommunikation Sozialversicherung - Gesundheits-
|
2005
|
|
6.
|
Vernetzung mit dem Nachsorgebereich bzw.
weiteren Ak-
|
2006
|
5. Entwicklungsprozess und Akteure
In Umsetzung des Masterplanes ist
durch die Arbeitsgruppe ein Entwicklungspro-
zess vorgesehen, der die Einbindung aller wichtigen Vertreterinnen der im
Gesund-
heitsbereich tätigen Institutionen und Berufsgruppen berücksichtigt.
Die Miteinbezie-
hung von Vertreterinnen sogenannter
“NGOs" neben den institutionalisierten Vertre-
tungen erscheint dabei deswegen besonders wichtig, da dies nach Außen das
adä-
quate Signal in Richtung umfassenden Interessenskonsenses darstellt und
Obstruk-
tionen in der Entwicklung von vornherein vermeiden hilft.
Folgende Gruppen bzw. Experten sollen von Beginn an in den
Entwicklungsprozess
einbezogen werden:
• Ärzteschaft
• Apotheker
• Krankenanstalten
• Sozialversicherungen
• Patientinnenanwälte, Selbsthilfegruppen
• Medizinische Softwareanbieter
• Telekomexperten
• Datenschutzexperten
• Bundesministerium für soziale Sicherheit und Generationen
Vorläufig erscheint die
Beschränkung auf diese Gruppen opportun, da dies jene
sind, die am vordringlichsten an der Entwicklung partizipieren. Im Laufe der
Entwick-
lung sollen Vertreter anderer Gruppen je nach Erfordernis hinzugezogen werden.
Die technischen Möglichkeiten
im Hinblick auf reibungslose Kommunikation, Daten-
schutz und administrative Abwicklung sind bereits heute gegeben. Was fehlt, sind
die “Business-Szenarien", also die Vorgaben an die Informatiker im
Hinblick auf die
Anwendererfordernisse.
Diese sollen in der Folge in der o.a. Gruppenzusammenset-
zung erarbeitet werden.
6. Die Ziele
Der zeitliche Rahmen ist mit dem
Masterplan hinlänglich definiert. Die Ziele, die in-
nerhalb dieses Zeitrahmens erreicht werden können, ebenso. Daneben gibt es
aller-
dings eine Dimension, die mit Listen und Zeitplänen nicht erfasst werden
kann: der
Faktor Mensch. Mit
ihm steht und fällt die gesamte Umsetzung. Wer sich etwa er-
wartet, dass durch die umfassende Vernetzung des Gesundheitswesens zwingend
ein pekuniärer Vorteil im System erwächst,
wird schon allein deswegen enttäuscht
werden, weil die Anlaufkosten allein den möglichen Spareffekt egalisieren.
Dieser ist
bestenfalls mittelfristig - und auch nur in Form einer Kostensteigerungsbremse!
- zu
erzielen und hängt letztlich ausschließlich vom guten Willen aller
Beteiligten ab (sie-
he Punkt 5!).
Das Ziel all der Maßnahmen rund
um die Vernetzung des Gesundheitswesens kann
daher nicht als banales Sparziel definiert werden, sondern ist
realistischerweise aus-
schließlich im Sinne eines Qualitätssprunges zu sehen, ohne den
unser heute noch
in Leistungsumfang und -breite europaweit als vorbildlich geltendes
Gesundheitswe-
sen allerdings binnen ganz weniger Jahre aufgrund der technologischen und
logisti-
schen Weiterentwicklung anderer Gesundheitswesen in Europa ins Hintertreffen
ge-
raten
könnte. Durch entsprechende Ansätze auf EU-Ebene, aber auch durch
geplan-
te und in mehreren EU-Staaten bereits teilweise auch umgesetzte Maßnahmen
er-
wächst ein starker Modernisierungsdruck auf unser Gesundheitswesen -
allein
schon aufgrund der zunehmenden Informationsgesellschaft, die durch das Internet
zumindest für die demnächst kommende Patientinnengeneration bereits
Realität ist.
Eine Angleichung an die Gegebenheiten hilft somit, den Standort Österreich
für den
aufstrebenden Wirtschaftsfaktor Gesundheitsmarkt in Europa zu sichern. Dies ist
insbesondere deswegen wichtig, als bereits heute ein reger Gesundheitstourismus
stattfindet und damit auf diesem Sektor nicht unbeträchtliche
Kaufkraftabflüsse ins
Ausland erwachsen, die durch die absehbare Erweiterung der europäischen
Union
um neue Mitgliedstaaten, insbesondere in unserer unmittelbaren Nachbarschaft,
noch verstärkt werden. Die einzige Möglichkeit, dem zu begegnen, ist
letztlich, klare
Qualitätsgrenzen zu signalisieren. Dies gelingt u.a. mit einer umfassenden
Vernet-
zung umso effizienter, wie überhaupt die Effizienzsteigerung das
erklärte Ziel ist.
Schlussbemerkungen
17.000 niedergelassene
Ärztinnen, 1000 öffentliche Apotheken, 330 Krankenanstal-
ten, Ambulatorien, Kuranstalten und Rehab-Zentren, unzählige private
Pflegeeinrich-
tungen, Psychotherapeuten, Logopäden, Physiotherapeuten, Institute
u.v.a. mehr
sind eine
große Zahl von Leistungsanbietern mit einer ebenso großen
Leistungsbrei-
te. Diesen gegenüber stehen im Wesentlichen die Sozialversicherungen zur
Leis-
tungsabgeltung - und, nicht
zuletzt, 8 Millionen Bürgerinnen dieses Landes als po-
tenzielle Konsumentinnen oder zumindest Zahler des Gesundheitssystems. Allen
gemeinsam mit
anwenderorientierten technischen und logistischen Lösungen ge-
recht zu werden, stellt die Arbeitsgruppe vor eine große Herausforderung.
Die
Expertinnen des Arbeitskreises sind dazu bereit, diese anzunehmen, wenn die
politisch Verantwortlichen nicht nur den Auftrag zu deren Weiterarbeit geben,
son-
dern auch ihre aktive Unterstützung signalisieren.
Arbeitsgruppe “Einsatz von Informationstechnologien
im Gesundheitswesen"
im Rahmen der Österreichischen Gesundheitskonferenz, 13. Februar 2001
Zusammenfassung
Aus den erörterten Themenfeldern
leiten sich die wesentlichen inhaltlichen Schluss-
folgerungen
ab:
•
Der Einsatz von Informationstechnologien soll die vorhandenen Transparenz-
probleme im Gesundheitswesen lösen und durch einheitliche Kommunikations-
regeln den Koordinations- und Integrationsaufwand reduzieren.
•
Um den Innovationswillen und die Innovationsbereitschaft im Zusammenhang
mit dem Einsatz von Informationstechnologien im Gesundheitswesen zu unter-
stützen und zu fördern, ist es unbedingt notwendig, schrittweise, einfache
Lö-
sungen zu erarbeiten.
•
Die Information über den Nutzen des Einsatzes von moderner Kommuni-
kationstechnologie im Gesundheitswesen hat zielgruppenorientierter (z.B. im
extramuralen Bereich) als bisher zu erfolgen. Hierbei sind die besonderen Inter-
essenslagen, Konkurrenzsituationen und Arbeitsfelder dieser Zielgruppen zu be-
rücksichtigen.
•
Um die Akzeptanz zu steigern ist es notwendig, zuerst einen Katalog zu
formulie-
ren und dann ein konsensual abgestimmtes Arbeitsprogramm mit operativen
Umsetzungsvorschlägen - einen sogenannten Masterplan - anzubieten.
•
Von zentraler Bedeutung sind das Wissen und das Verständnis aller
Beteiligten,
dass es sich beim Einsatz von Informationstechnologie im Gesundheitswesen
um eine Investition für und in die Zukunft handelt.
•
Eine funktionierende Vernetzung der Gesundheitseinrichtungen setzt Schritt
für
Schritt die Schaffung einer flächendeckenden, standardisierten,
organisatorisch-
technischen Infrastruktur für Informations- und Kommunikationsanwendungen
im
Gesundheitswesen voraus.
Gesundheitsökonomie und Finanzierung
Univ.-Prof. Dr. Bernhard Schwarz
Institut
für Sozialmedizin, Universität Wien
Einleitung
•
Die nachfolgenden Themenfelder stellen die gemeinsam erarbeiteten wesentli-
chen Punkte dar.
•
Daraus lassen sich die wichtigsten inhaltlichen Schlussfolgerungen für die
Ge-
sundheitspolitik ableiten.
Entwicklung gesundheitsökonomischer Strategien
• Voraussetzung ist ein aktuelles modernes Rechnungswesen mit Darstellung von:
- Kostenwahrheit
- Nutzenwahrheit
- Periodenreinheit
- Verursacherprinzip
Effiziente Gesundheitssysteme
• Keine Anreize zur Maximierung der Leistungszahlen
•
Leistung muss dort erbracht werden, wo sie für Patientinnen am
effizientesten
zur
Verfügung steht
Voraussetzungen für die effiziente Gestaltung des Gesundheitssystems
• Konkrete politische Zielformulierungen in den Bereichen:
- Gesundheitsversorgung
- Mittelverwendung
- Mittelbeschaffung
• Kriterienkatalog zur Bewertung und Durchsetzung der Zielvorgaben
Ausnutzen von Rationalisierungspotenzialen
• Wichtiger als Rationierungsmaßnahmen
• Bedeutend in diesem Zusammenhang sind:
- Schnittstellenmanagement
- Verbesserte interdisziplinäre Zusammenarbeit
- Koordination von Gesundheitsleistungen
Wettbewerb von Leistungserbringern
• Im Gesundheitswesen möglich
• Besonderheiten des “Marktes Gesundheit" sind zu beachten
Neue finanzielle Schwerpunkte
•
Bisheriger Schwerpunkt hochtechnisierte Reparatur- und Apparatemedizin, hat
auf den Gesundheitsstatus der Bevölkerung nur z.T. Auswirkungen
•
Finanzielle Umschichtungen in den Bereich Prävention und
Lebensführung, so-
wie stärkere Abstimmung auf die Bedürfnisse der Patientinnen
nötig
Gefahr der Entsolidarisierung
• Gesundheitsökonomie darf nicht zur Entsolidarisierung führen.
•
Gesundheitsökonomische Analysen und evidenzgestützte
Qualitätssicherung
machen das Gesundheitswesen in der Regel nicht billiger, aber führen zu
ratio-
naleren Entscheidungen.
Akzeptanz gesundheitsökonomischer Maßnahmen
•
Steigerung der Akzeptanz für alle Teilnehmerinnen (Patientinnen,
Finanziers,
Leistungserbringer) durch:
- größere Transparenz
- bessere Datenqualität
- bessere Datenverfügbarkeit
Arbeitsgruppe “Gesundheitsökonomie und Finanzierung"
im Rahmen der Österreichischen Gesundheitskonferenz, 30. Jänner 2001
Zusammenfassung
Die nachstehend angeführten
Themenfelder leiten die wesentlichen inhaltlichen
Schlussfolgerungen für die Gesundheitspolitik ab:
•
Effiziente Gesundheitssysteme sind jene, die keinen Anreiz für die
Maximierung
von Leistungszahlen bieten. Die Leistung muss dort erbracht werden, wo sie
für
die Patientinnen am effizientesten zur Verfügung gestellt werden kann.
•
Um sinnvolle gesundheitsökonomische Strategien zu entwickeln, bedarf es
des
Aufbaus eines aktuellen und modernen Rechnungswesens, das in der Lage ist,
Kostenwahrheit, Nutzenwahrheit, Periodenreinheit und Verursacherprinzip wider
zu spiegeln.
•
Um die Akzeptanz gesundheitsökonomischer Maßnahmen zu steigern,
sollten
für alle Teilnehmer am Gesundheitssystem (Patientinnen, Finanziers und
Leis-
tungserbringer) größere Transparenz
sowie bessere Datenqualität und -Verfüg-
barkeit gelten.
• Der Einbau von
Wettbewerbselementen in das Gesundheitssystem ist möglich,
allerdings unter Berücksichtigung der Besonderheiten des “Marktes
Gesundheit."
•
Der finanzielle Schwerpunkt des aktuellen Gesundheitswesens liegt im Bereich
der hochtechnisierten Reparatur- und
Apparatemedizin, die auf den Gesund-
heitsstatus der Bevölkerung nur zum Teil Auswirkungen hat. Finanzielle Um-
schichtungen
in den Bereich Prävention und Lebensführung sowie eine stärkere
Abstimmung auf die Bedürfnisse der Patientinnen sind nötig.
•
Die ökonomisch effiziente Gestaltung eines Gesundheitssystems bedarf einer
konkreten Zielformulierung im Bereich Gesundheitsversorgung, Mittelverwen-
dung und Mittelbeschaffung sowie eines Kriterienkataloges zur Bewertung und
Durchsetzung der Zielvorgaben.
•
Gesundheitsökonomie darf nicht zu Entsolidarisierung führen.
Gesundheitsöko-
nomische Analysen und evidenzgestützte
Qualitätssicherung werden das Ge-
sundheitswesen in der Regel nicht billiger machen, aber zu rationaleren Ent-
scheidungen führen.
•
Das Ausnutzen von Rationalisierungspotential ist wichtiger als Rationierungs-
maßnahmen. Wesentliche Bedeutung wird in diesem Zusammenhang dem
Schnittstellenmanagement, der verbesserten interdisziplinären
Zusammenarbeit
und der Koordination von Gesundheitsdienstleistungen beigemessen.
Senioren in Österreich
Univ.-Doz. Dr. Peter Fasching
Pflegeheim
Baumgarten
Einleitung und zukünftiges Szenario
Der prognostizierte demographische
Umbau der österreichischen Bevölkerung lässt
erwarten, dass im Jahre 2030 jeder 3. Österreicher älter als 60 Jahre ist,
wäh-
rend dies
derzeit auf jeden 5. Österreicher zutrifft. Die relativ am stärksten
wachsende Gruppe wird die der über-85-jährigen Österreicher
sein, für welche
eine
Vervielfachung um den Faktor 6 bis 8 vorausgesagt wird.
Trotz unseres hochentwickelten
Sozial- und Gesundheitssystems mit präventivmedi-
zinischen Programmen ist die Hypothese der “Compression of
morbidity", welche bei
verlängerter durchschnittlicher Lebenserwartung eine Verdichtung (=
Verkürzung)
der Lebensspanne in chronischer Krankheit und Abhängigkeit verspricht,
nicht be-
wiesen. Es ist im Gegenteil eher zu erwarten, dass aufgrund unserer Lebensweise
“Zivilisationserkrankungen"
im Sinne chronischer degenerativer und metabolischer
Erkrankungen eher zunehmen, aufgrund des
medizinischen Fortschrittes die betrof-
fenen Menschen aber trotz und mit ihren chronischen Erkrankungen
älter werden.
Die These
der “Compression of morbidity" könnte sich somit zu einer
“Exten-
sion of morbidity" wandeln, welche adäquate Betreuungsmodelle und
deren
Finanzierung für chronisch Kranke und Pflegebedürftige erfordert.
Einzurechnen
ist weiters, dass bei Über-Neunzigjährigen auch ohne
zugrunde-
liegender organischer Ursachen, wie Gefäßerkrankung, die Prävalenz der
degene-
rativen Demenz (z.B. Demenz vom
Alzheimertyp) über
30 % liegt, und dass sich
traditionelle Familienstrukturen, besonders im urbanen Bereich, zunehmend um-
gestalten. Die Möglichkeit und Bereitschaft zur Betreuung
pflegebedürftiger alter
Menschen zu Hause wird daher aufgrund der gewandelten Geschlechterrollen und
des beschränkten Wohnraums im urbanen, aber auch im ländlichen
Bereich weiter
eingeschränkt.
In Zukunft hat sich unser Sozial- und
Gesundheitssystem auf eine steigende
Anzahl zu versorgender chronisch kranker, kognitiv eingeschränkter und
pfle-
gebedürftiger Mitmenschen einzustellen und entsprechend Vorkehrungen zu
treffen, um “Ageismus" (Schlechterstellung und Diffamierung alter
Mitmen-
schen) und eine entsolidarisierte 2-Klassengesellschaft (Alt/Jung) zu vermei-
den. Äußerst gefährlich
scheinen in diesem Zusammenhang Tendenzen, nach Vor-
bild des holländischen Modells, “Euthanasie" als ärztliche
Aufgabe zu legalisieren
und somit ethische und moralische Grundwerte unserer Gesellschaft aufzuweichen.
Als persönliche Motivation
für politische Entscheidungsträgerinnen und Expertinnen
kann gelten, dass funktionierende Konzepte zur Sicherstellung einer
adäquaten
Betreuung und Versorgung älterer und hochbetagter Mitmenschen durch
entspre-
chende Struktur- und Finanzierungsmaßnahmen vor allem ihnen
persönlich zu Gute
kommen werden, da wie oben erwähnt, eine kritische gesellschaftliche Phase
für
betagte Österreicher in 20 bis 30 Jahren erwartet wird.
Grundsätze/Leitlinien für ein humanes Gesundheits- bzw. Sozialwesen
•
Ethik vor Ökonomie (d.h., Abstimmung des Anteils der Gesamtökonomie
an
Demographie und der ethischen Verpflichtung den älteren Menschen gegen-
über)
• Sicherung der Lebensqualität älterer Menschen
•
Ambulante Betreuung (soweit dem Patientinnen zumutbar) vor stationärer
Betreuung, auch im Bereich Rehabilitation
• Stärkung der Autonomie älterer Menschen
•
Vorzug der Betreuung zu Hause gegenüber der Betreuung in Institutionen
(so-
weit
möglich)
•
Wahrung der Würde und Rechte älterer und betagter Menschen (auch in
Pfle-
geheimen)
•
Keine strukturelle Diskriminierung älterer Menschen (durch
Asylierungspara-
graphen im ASVG, bürokratische Hürden in Genehmigungsverfahren
[“Chefarzt-
pflicht"])
• Lebenslanges Anrecht auf rehabilitative Maßnahmen
Konkrete vorgeschlagene Maßnahmen
1. Reform des Bundespflegegeldgesetzes
•
Seit Einführung des Bundespflegegeldgesetzes hat keine nennenswerte Er-
höhung der
Nominalbeträge mehr stattgefunden.
• Sicherung
der langfristigen Finanzierung (Pflegeversicherung?,
Berück-
sichtigung der sozialen Bedürftigkeit?) und Erschließung neuer Wege der
Eigenvorsorge (z.B.
Rehabilitationsvorsorge als Teil einer Firmenpension)
• Förderung von notwendiger Dienstleistung anstelle Finanzleistung
•
Verstärkte Berücksichtigung der Demenzerkrankung (häufig kontinuierliche
Beaufsichtigung notwendig!) bei der
Zuerkennung der gewährten Pflege-
geldstufe
2.
Bundesweite Etablierung von (Sonder-)Krankenanstalten für chronisch Kranke
und speziell Pflegebedürftige (nach Modellinstitutionen in Wien, Graz und
Kärn-
ten)
•
Ziel: Chronisch medizinische Betreuung bei kontinuierlichem oder kurz-
fristig
rezidivierendem Bedarf an medizinischer Betreuung und spezialisierter
Pflege
•
Ermöglichen von adäquaten Rehabilitationsmaßnahmen im Rahmen
der
Dauerpflege (daher auch Vorschlag einer Rehab-Vorsorge)
•
Interdisziplinäre Betreuungskonzepte im Rahmen spezialisierter Demenz-
stationen;
• Palliative Care (inkl. adäquater Schmerztherapie)
•
Spezielle Betreuungseinheiten für Patientinnen mit apallischem Syn-
drom usw.
• Intermediäre medizinische, pflegerische
und soziale Betreuungsebene zwi-
schen Akutspital und ärztlich nicht kontinuierlich betreutem Pflegeheim
• Kompensation für die sich
verkürzende Verweildauer in Akutspitälern und
unabdingbare Grundlage der Gewährleistung einer adäquaten
medizinischen
Versorgung
chronisch kranker und betagter Patientinnen im Lichte eventuel-
ler Reduktion von Akutkrankenbetten
(Verschiebung der Kapazität
durch
teilweise Umwandlung denkbar)
•
Angesichts einer möglichen Kostenstabilisierung
im Akutkrankenhaus-
bereich durch
Bettenumwandlung ist ein bundesweit einheitliches Finanzie-
rungskonzept unerlässlich (Vorschlag 3-Säulenmodell: Eigenmittel des
Pati-
entinnen für “Hotelkosten" nach sozialer Möglichkeit,
Pflegegeld und Sozial-
hilfe für Pflegeaufwand, Krankenkassen für medizinischen Bedarf und
Leis-
tung [derzeit für chronische Krankenanstalten leistungsfrei gestellt]); Betreu-
ungskosten
pro Tag in derzeitigen Modellstrukturen 1500,- bis 2000,--
ATS, davon
Kostenanteil für medizinisch-therapeutische Leistungen
15-20%.
3. Bundesweites (Rahmen-)Pflegeheim(vertrags?-)gesetz
• Vorkehrungen zur Wahrung der Würde und der
Rechte betagter Men-
schen in Pflegeheimen
•
Berücksichtigung der speziellen Situation dementer Patientinnen (ana-
log dem Unterbringungsgesetz), für deren Betreuung in
Pflegeheimen es
derzeit keine eindeutige Rechtsgrundlage
gibt (“Graubereich" z.B. bei Ein-
satz allfälliger freiheitsbeschränkender Maßnahmen bei
möglicher Selbstge-
fährdung); mögliche Forderung nach externen Gutachten und/oder
Betreu-
ung in speziellen Demenzeinheiten (siehe oben)
4. Optimierung der Schnittstellenproblematik
• Akutkrankenhaus - chronische Betreuung in chronischen Krankenanstalten
- Pflege- und Wohnheime - Betreuung durch extramurale Dienste zu Hause
- Hausarzt; dauernde
Konsiliartätigkeit des Rehab- und Geriatriemediziners
in Akutabteilungen und Ermöglichen (wenn nicht Verpflichtung) der ärztli-
chen
Ausbildung in Pflegeinstitutionen
•
Einrichtung einer koordinierenden Servicestelle (gemeinsam
geführt von
Trägerorganisationen, Krankenkassen, Sozialhilfeträger,
Ärztekammer)
•
Verpflichtender Einsatz kompatibler
EDV-Instrumente zur
standardisierten
und raschen
Übermittlung relevanter Befunde und Daten von einer Betreu-
ungseinheit
zur nächsten
•
Abklärung möglicher Hindernisse und Hürden durch das aktuelle
Da-
tenschutzgesetz
(z.B. durch Ermächtigung der Weitergabe relevanter Be-
funde durch
Patientinnen oder Sachwalterinnen)
5.
Aufwertung der Betreuung geriatrischer Patientinnen zu Hause durch
Hausärzte
• Finanzielles
Anreizsystem durch
höhere Bewertung der entsprechend er-
brachten Leistungen an geriatrischen Patientinnen verursacht durch ver-
mehrten Zeitaufwand analog zur Pädiatrie), Wegfall der chefärztlichen
Bewilligungspflicht für bestimmte notwendige Präparate beim geriatrischen
Patienten.
Eine Bearbeitung
folgender Punkte im
Bundesministerium für soziale Sicherheit
und Generationen erscheint den Mitgliedern
der Arbeitsgruppe “Senioren in Öster-
reich" dringend erforderlich:
• Optimierung der Schnittstellenproblematik
•
Bundesweite einheitliche Etablierung und (finanzielle) Regelung von (Son-
der-)Krankenanstalten
für chronisch Kranke
Die Arbeitsgruppe sollte diese
Schwerpunktthemen in Kooperation mit zugezogenen
Expertinnen weiter
ausarbeiten.
Arbeitsgruppe “Senioren in Österreich"
im Rahmen der Österreichischen Gesundheitskonferenz, 31. Jänner 2001
Zusammenfassung
Die nachstehend geführten
Themenfelder leiten die wesentlichen inhaltlichen
Schlussfolgerungen für die Gesundheitspolitik ab:
• Sicherung der
Lebensqualität - ausgehend von der demographischen
Entwicklung ist die Sicherung der Lebensqualität älterer Menschen
(hier vor
allem der Hochbetagten in den Pflegeheimen) vorzusehen. Wesentliche
Voraussetzungen dazu sind:
Einstufung multimorbider
Hochbetagter als Palliativpatientinnen, starke Patien-
tinnenorientierung, Verbesserung des Wohnbereiches in den Pflegeheimen und
vor allem Personalvermehrung (Schlüssel 1:0,7).
• Geriatrische
Versorgung -
Forderung nach einem maßgeschneiderten Kon-
zept für die geriatrische Versorgung im Krankenhaus unter Einbeziehung der
derzeit verschiedenen Abrechnungsmodalitäten zwischen den Krankenkassen
und den
Ländern
• Geriatrisches
Assessment -
um die derzeit bestehenden Lücken in der Ver-
sorgung zu optimieren bzw. um Standards zur gemeinsamen Kommunikation zu
schaffen, ist geriatrisches Assessment auch im niedergelassenen Bereich not-
wendig.
•
Verbesserung der Schnittstellen in der Versorgung älterer Menschen - sei
es
Schnittstelle: Abteilungen in Krankenhäusern, Akutmedizin und
Rehabilitation,
Akutmedizin und Kurzzeitpflege, Krankenhaus - Pflege zu Hause, Krankenhaus
- sozialer Stützpunkt, sozialer Dienst - Hausarzt; in diesem für die
Patientinnen
sensiblen Bereiche vermehrt “Models of good practice" probieren und
evaluieren
• Jährliche Valorisierung des Pflegegeldes
Medizinischer Fortschritt
Univ.-Prof. Dr. Norbert
Pateisky
Allgemeines
Krankenhaus Wien
Die Präsentation aus der
Gruppe “Medizinischer Fortschritt" im Rahmen der Gesund-
heitskonferenz am 18. Mai 2001 durch meine Person lehnt sich im Wesentlichen an
die inhaltlichen Schlussfolgerungen an, welche bereits als “Bericht an
das Staatssek-
retariat" ergangen sind.
Ein wesentlicher Teil der Präsentation wird der Art
und Weise gewidmet sein, wie
dieses Ergebnis zu Stande gekommen ist.
Wir haben zur Erreichung des
geforderten Zieles nominale Gruppentechniken zur
Anwendung gebracht, auf die eingegangen
werden soll, da sie die Grundvorausset-
zung für ein von allen getragenes Resultat darstellten.
Abschließend sollen einige Gedanken der Frage
gewidmet werden, was mit dem
Erarbeiteten geschehen müsste, um konkrete Ergebnisse wahrscheinlich zu
ma-
chen.
Arbeitsgruppe “Medizinischer Fortschritt"
im Rahmen der Österreichischen Gesundheitskonferenz, 2. Februar 2001
Zusammenfassung
Es lassen sich folgende gesundheitspolitisch relevant Feststellungen treffen:
•
Unter medizinischem Fortschritt ist alles zu verstehen, was zur Erhaltung und
Wiederherstellung der Gesundheit, zur Lebensqualität und
Lebensverlängerung
dient.
•
Als prioritäre Umsetzungsbereiche, die dem Fortschritt in der Medizin
dienlich
sind (diesem allerdings teilweise auch hinderlich sind), sind festzuhalten:
1) Aus-, Fort- und Weiterbildung der Ärzteschaft
2) Forschungskoordinierung und Umsetzung
3) Optimale Nutzung von Arzneimitteln
4) Ressourcenallokation und Politik
Daneben sind unterstützende
Maßnahmen in der Medizinethik, der Struktur des
Gesundheitswesens, der Eigenverantwortung des Einzelnen sowie in der Prä-
vention erforderlich.
•
Eine vertiefte Ursachenanalyse zu den oben genannten Schwerpunktbereichen
hinsichtlich der bislang unzureichenden Umsetzung ergab u.a. Folgendes:
ad1)
eine oft nicht
bedarfsorientierte Ausbildung sowie die teilweise nicht praxisorien-
tierte Fortbildung, Zeitmangel und Einkommensverluste, fehlende Wertschät-
zung der Fortbildung durch die Patientinnen, mangelnde Ausbildung der .Ausbil-
der"
ad 2)
Schnittstellenproblematik
Universität - Wirtschaft, Fehlen der politischen Vorga-
ben, bürokratische Schwerfälligkeit, keine Patentbüros an den
Universitäten,
mangelnde Interdisziplinarität
ad 3)
Mangel an hochqualitativen
(unabhängigen) Studien - u.a. wegen des Fehlens
gut ausgebildeter Prüfärzte, vorhandene Entlastungspotentiale werden
nicht od.
schlecht genutzt, zu viele Kostenträger sowie Mangel an objektiven
Kriterien für
die medizinische und ökonomische Bewertung durch diese, Mangel an Gesund-
heitsökonomen
ad 4)
Politiker sind einerseits zu wenig eingebunden
andererseits desinteressiert;
Kompetenzen werden nicht wahrgenommen, sondern vielmehr die Allokation
durch die Politik an andere Stellen delegiert; Transparenz fehlt in Bezug auf
Mit-
telverteilung und Kosten; Optimierung wird als Rationalisierung missverstanden
(“Angst vor unpopulären Aktionen").
Alkohol und Gesundheit
Univ.-Prof. Dr. Alfred Springer
Ludwig-Boltzmann-Institut für
Suchforschung
1. Einleitung
Es ist mir eine Ehre, bei dieser
Veranstaltung ein Referat zu diesem gesundheits-
und sozialpolitisch wichtigen Thema halten zu können.
Von Gesundheit wird allerdings nur
wenig die Rede sein können. Vielmehr werde ich
einen kurzen Überblick über den Gebrauch des Alkohols und die mit
diesem
Gebrauch verbundenen Probleme, wie sie sich in unserem Land abbilden, liefern.
In
einem weiteren Schritt möchte ich dann aufzeigen, wie sich der
gesellschaftliche
Respons auf diese Problemlage gestaltet und inwieweit er mit den Bestrebungen
der
Weltgesundheitsbehörde
akkordiert ist.
2. Konsumsitten
Derzeit besteht im internationalen
Diskurs über Konsummuster alkoholischer Ge-
tränke Konsens darüber, dass dieser Konsum an Grenzen
stößt, ab denen ange-
nommen werden kann, dass alkoholbezogene Probleme resultieren können. Wir
nehmen an, dass es eine “Harmlosigkeitsgrenze" gibt und eine
“Gefährdungsgren-
ze". Diese ist geschlechtstypisiert zu setzen.
Die Harmlosigkeitsgrenze
beträgt für Männer 24 Gramm Alkohol pro Tag (entspre-
chend % \ Wein, 1 Krügel Bier oder drei kleinen Schnäpsen)
für Frauen 16 Gramm
(oder weniger als % Wein etc. bzw. 2 kleine Schnäpse). Die
Gefährdungsgrenze ist
für Männer bei 60 Gramm Alkohol (% Wein, 3 Krügel Bier bzw. 9
kleine Schnäpse)
für
Frauen bei 40 Gramm Alkohol (1/2 Liter Wein, 2 Krügel Bier oder
6 kleine Schnäp-
se) erreicht.
In einer
Repräsentativerhebung, die wir 1993/94 in Österreich
durchgeführt haben
und in deren Kontext wir versucht haben, riskante Konsummuster abzugrenzen,
konnten wir erheben, dass unter den 16-99-jährigen Österreichern 60,3
% bezüglich
ihres Alkoholkonsums als unbedenklich
gelten können ( Konsum unter der Harmlo-
sigkeitsgrenze), 21,4 % bezüglich der Konsumgewohnheiten als relativ
unproblema-
tisch gelten können, 13,3 % als alkoholgefährdet, aber nicht
abhängig zu bezeichnen
sind und dass
5 % als Alkoholiker zu bezeichnen sind. Die beiden letzten Teilpopula-
tionen sind jene, deren Konsum jenseits der Gefährdungsgrenze angesiedelt
ist
(Repräsentativerhebung 1993/94, Uhl und Springer, 1996). Die Männer
sind von die-
ser Verteilung stärker betroffen als die Frauen. Bricht man die vorhin
genannten Zah-
len nach Geschlechtern auf, lässt sich z. B. erkennen, dass 20,7 % der
Männer ge-
genüber 6,5 % der Frauen hinsichtlich der konsumierten Quantität
Alkoholmiss-
brauch betreiben und dass 8 % der Männer und 2 % der Frauen als
Alkoholiker zu
bezeichnen sind.
Aufgrund von Schätzungen
können wir annehmen, dass jeder zehnte Österreicher
damit rechnen muss, einmal in seinem Leben mit der Diagnose Alkoholismus
erfasst
zu werden.
3. Risken des Alkoholkonsums
Es ist ein seit langem bekanntes
Faktum, dass Alkoholkonsum, der die vorhin be-
schriebenen Grenzen übersteigt, zu
•
gesundheitlichen Schäden im somatischen (internistischen und
neurologischen)
und psychisch/psychiatrischen Bereich,
•
sozialen Schäden bezüglich seiner Auswirkungen auf Familie,
Arbeitswelt, die
öffentliche Ordnung und Sicherheit sowie Delinquenz und
•
wirtschaftlichen Schäden durch Fehlzeiten, Invalidisierung und
Frühpensionie-
rungen führt.
3.1. Gesundheitsschutz durch Alkohol (das französische Paradoxon)
In den letzten Jahren nahmen
Darstellungen einer bestimmten Schutzfunktion alko-
holischer Getränke in den Medien großen Raum ein. Vor allem wurde
immer wieder
dargestellt, dass der regelmäßige Genuss von Rotwein dazu beitragen
solle, das
Herzinfarktrisiko zu verringern. Vor allem die französische Situation galt
als exempla-
risch: hoher Alkoholkonsum und relativ geringe Infarktprävalenz. Aus
wissenschaftli-
cher Sicht ist dazu sagen, dass bei regelmäßigem niedrigem Konsum
eventuell eine
koronare Schutzfunktion aktiviert wird, indem das LDI-Cholesterin verringert
und das
HDL-Cholesterin erhöht wird. Des Weiteren wird eine allgemein protektive
Funktion
durch Stressreduktion diskutiert.
Aus gesundheitspolitischer Sicht
scheint es dennoch nicht vertretbar, den Genuss
alkoholischer Getränke als “gesundheitsförderndes
Verhalten" zu empfehlen - zum
einen, weil nicht voraussehbar ist, wer imstande ist, sein Leben hindurch die
be-
kömmlichen Konsummuster beizubehalten und nicht in Abhängigkeit zu
geraten,
zum anderen, weil die Empfehlung sich nur an sonst somatisch gesunde Personen
richten kann, die nicht durch regelmäßigen Konsum auch relativ
kleiner Mengen Al-
kohols geschädigt werden können.
Außerdem ist der Mechanismus,
der die Schutzfunktion steuert, noch nicht aufge-
klärt. Im diesbezüglichen Diskurs wird auch die Meinung vertreten,
dass es nicht der
Alkohol selbst ist, der diese Funktion ausübt, sondern die allgemeine mediterrane
Diät.
4. Gesellschaftliche Kosten des Alkoholkonsums
Die ökonomische Belastung der Gemeinschaft lässt sich gliedern in
•
direkte Kosten, wie sie aus der Belastung des Gesundheits-, Rechts- und Sozi-
alsystems erwachsen, und
•
indirekte Kosten, die sich aus Frühsterblichkeit, Exzess-Morbidität
und Arbeitslo-
sigkeit rekrutieren.
Diese Kosten sind hoch. Sie
betragen nach verschiedenen Berechnungen zwischen
1 % und 3 % des Bruttoinlandproduktes.
In der Europäischen Union
betrugen 1998 die entsprechenden Kosten zwischen 65
und 195 Millionen US$. 20 % dieses Aufwandes müssen den direkten Kosten
zuge-
ordnet werden.
Zu 70 % bestehen sie in Einkommensverlusten, zu 10 % in materiel-
len Schäden.
Insgesamt machen diese
Kosten etwa ein Viertel der Gesamtausgaben für das Ge-
sundheitswesen aus.
5. Der
gesellschaftliche Respons
5.1. Die
internationale Situation
Da die Verhältnisse in
Österreich nicht einzigartig sind, sondern der Alkoholismus ein
Problem repräsentiert, das viele Nationen des christlichen Kulturkreises
betrifft, hat
die Weltgesundheitsbehörde diesem Phänomen besondere Aufmerksamkeit
zuge-
wandt. Die zunehmenden Erkenntnisse über den hohen Preis, den die
Gemeinschaft
für die Trinksitten zu zahlen hat, führten dazu, dass die
Weltgesundheitsbehörde den
Kampf gegen den Alkoholismus als Schwerpunktaktivität aufnahm.
Nach einer Reihe von
Vorläuferaktivitäten wurde 1992 vom europäischen Regional-
büro der WHO der “Erste Europäische Alkohol-Aktionsplan"
(EAAP) vorgelegt und
von den Delegierten zur 42. Sitzung des Regionalkommittees für Europa in
Kopen-
hagen beschlossen. In der Folge wurden 1993 neun Aktionsziele des EAAP
veröf-
fentlicht.
Im Rahmen der europäischen
Konferenz der WHO, die 1995 in Paris unter dem Mot-
to “Gesundheit, Gesellschaft, Alkohol" veranstaltet wurde, wurde die
“Europäische
Charta Alkohol" beschlossen. In dieser wurden die folgenden ethischen
Prinzipien
definiert:
•
Alle Menschen haben ein Recht auf ein vor Unfällen, Gewalttätigkeiten
und an-
deren negativen Folgen des Alkoholkonsums geschütztes Familien-, Gesell-
schafts- und
Arbeitsleben.
•
Alle Menschen haben von früher Jugend an ein Recht auf korrekte,
unparteii-
sche Information und Aufklärung über die Folgen des Alkoholkonsums
für Ge-
sundheit, Familie und Gesellschaft.
•
Alle Kinder und Jugendlichen haben ein Recht, in einer Umwelt aufzuwachsen,
in der sie vor den negativen Folgen des Alkoholkonsums und so weit wie
möglich
vor Alkoholwerbung geschützt werden.
•
Alle alkoholgefährdeten oder alkoholgeschädigten Menschen und ihre
Familien-
angehörigen haben ein Recht auf Zugang zur Therapie und Betreuung.
•
Alle Menschen, die keinen Alkohol trinken möchten oder die aus
gesundheitli-
chen oder anderen Gründen keinen Alkohol trinken dürfen, haben ein
Recht
darauf, keinem Druck zum Alkoholkonsum ausgesetzt und in ihrem abstinenten
Verhalten bestärkt zu werden.
1996 wurden zehn Strategien
für alkoholbezogene Maßnahmen veröffentlicht. Wie
vorher die ethischen Prinzipien wurden auch sie aus der Europäischen
Charta Alko-
hol abgeleitet.
1998 wurde der Erste
Europäische Alkohol-Aktionsplan evaluiert und es wurde ein
zweiter Plan entworfen. In diesem wurde nunmehr das Hauptgewicht auf das prob-
lematische Trinkverhalten gelegt. In der Neufassung des Planes wurden für
die Län-
der der Europäischen Region fünf übergeordnete Ziele definiert,
die bis 2001 erreicht
sein sollten:
Ziel
1: Es soll ein
verstärktes Bewusstsein für gesundheitspolitische Konzepte ge-
schaffen werden, mit denen die Aufgabe angegangen werden kann, die
Schäden,
die der Alkohol verursachen kann, zu verhüten.
Ziel
2: Das Risiko
alkoholbedingter Probleme, die in den unterschiedlichsten Zu-
sammenhängen, beispielsweise zu Hause, am Arbeitsplatz, in der
Gemeinschaft
oder bei Anlässen, wo getrunken wird, auftreten können, soll
verringert werden.
Ziel 3: Die
alkoholbedingten Schäden, wie Todesfälle, Unfälle,
Gewalttätigkeit, Miss-
brauch und
Vernachlässigung von Kindern sowie Familienkrisen sollen sowohl vom
Umfang als auch von ihrer tiefgreifenden Wirkung her verringert werden.
Ziel 4: Menschen, deren Alkoholverbrauch als gefährlich und
schädlich zu bezeich-
nen ist, sowie Alkoholabhängigen soll eine für sie zugängliche
und wirksame Be-
handlung
angeboten werden.
Ziel
5: Kinder,
junge Menschen und alle, die keinen Alkohol trinken wollen, sollen
besser vor dem von ihrer Umwelt ausgehenden
Druck geschützt werden.
Für die Erreichung dieser Zielvorstellungen wurden
folgende strategische Räume
des EAP bis
2005 definiert:
• Information und Aufklärung
• Öffentlicher Raum, Privatsphäre und Arbeitsplatz
• Alkohol am Steuer
• Verfügbarkeit von alkoholischen Produkten
• Werbung für Alkoholprodukte
• Behandlung
• Verantwortung der Alkoholgetränkeindustrie und des Gastgewerbes
• Die Fähigkeit der Gesellschaft, auf alkoholbedingte Schäden zu reagieren
• Unterstützung von NGOs
• Umsetzung des Planes und Evaluation dieser Umsetzung
5.2. Österreich und die Umsetzung des Europäischen Alkohol-Aktionsplanes
Österreich hat sich
diesen Aktionen angeschlossen und sich damit dazu verpflichtet,
die Ziele des EAAP hier zu Lande zu implementieren und die ethischen Prinzipien
im
Umgang mit Alkohol zu verankern.
Charakteristisch für die
Umsetzung der Europäischen Charta Alkohol in Österreich
ist eine starke Betonung der therapeutischen Aspekte. Weitere Komponenten der
Umsetzung
umfassen:
• Prävention im Rahmen der allgemeinen Suchtprophylaxe
• Schulische und betriebliche Suchtprävention
•
Informationskampagnen für spezielle Zielgruppen und Situationen
(z. B. Straßenverkehr)
• Schulungs- und Fortbildungsangebote für befasste Berufsgruppen
Andere
Bereiche werden nur zögerlich bearbeitet. Besondere Mängel in der
Umset-
zung der europäischen Zielvorstellungen lassen sich in folgenden Bereichen
erken-
nen:
• Kontrolle der Zugänglichkeit
• Kontrolle der Werbung
•
Jugendschutzbestimmungen. Insbesondere problematisch ist der Umstand, dass
für Jugendliche keine bundesweit einheitliche Regel für das
Alterslimit hinsicht-
lich des Konsums alkoholischer Getränke in der Öffentlichkeit
besteht.
• Mangelhafte Koordination der Arbeit auf den verschiedenen Ebenen
Eine besondere Aktivität, die
vom Ludwig-Boltzmann-lnstitut und vom Anton-
Proksch-lnstitut initiiert und vom Bundesministerium für Gesundheit
gefördert wurde,
ist die Errichtung einer Alkohol-Koordinations- und Informationsstelle am
Anton-
Proksch-lnstitut.
Die Ziele dieser Institution sind:
•
Systematische Sammlung, Aufbereitung und Aktualisierung von alkoholrelevan-
ten Informationen
• Aufbau einer Alkoholdatenbank mit Web
•
Wissenschaftliche Beratung in Fragen neuer Präventionsmuster,
Öffentlichkeits-
arbeit und Grundsatzstrategien
• Kontaktstelle für nationale und internationale Organisationen zu bilden
6. Schlussfolgerungen
In einem Land, in dem der Konsum
alkoholhaltiger Getränke kulturell verankert ist
und zusätzlich der Produktion und dem Handel mit diesem Konsumgut eine
nicht
unerhebliche ökonomische Bedeutung zukommt, kann ein totales Alkoholverbot
kei-
ne sinnvolle Maßnahme sein. Die Vorbeugung der Alkoholprobleme muss daher
vor
allem darauf abzielen, die Häufigkeit des Alkoholismus und seiner
Folgeerscheinun-
gen zu begrenzen. Dieses Ziel wieder kann nur auf dem Wege erreicht werden,
dass
das Gesundheitsbewusstsein der Bevölkerung gestärkt und ein
verantwortungsbe-
wusster Umgang mit alkoholischen Getränken - unter Einschluss eines
Konsumver-
zichtes in bestimmten gesellschaftlichen und persönlichen Situationen -
gefördert
wird. In diesem Kontext sollten auch missverständliche Botschaften hinsichtlich
einer
gesundheitserhaltenden,
wenn nicht sogar förderlichen Eigenschaft alkoholischer
Getränke, die zunehmend über die Medien verbreitet werden, dazu
genutzt werden,
auf die Notwendigkeit der Entwicklung eines gesundheitsbewussten, wenngleich
nicht alkohol-abstinenten Lebensstils hinzuweisen.
Diese
erzieherische Aufgabe muss von begleitenden strukturellen und kontrollieren-
den
Maßnahmen unterstützt werden; diese wieder müssen jedoch den
Verhältnissen
angepasst, zweckmäßig und
verständlich sein.
Betriebliche Gesundheitsförderung
Univ.-Prof. Dr. Hugo W. Rüdiger
Klinische Abteilung Arbeitsmedizin, Universität Wien
Die Arbeitskosten befinden sich
derzeit auf einem historischen Höchststand, sie sind
bei unserem Nachbarn Deutschland überhaupt die höchsten der Welt
(Abbildung 1).
Auf diesen Kostenfaktor reagieren die Unternehmen in erster Linie mit
Personalein-
sparungen; das bedeutet, dass immer weniger Mitarbeiterinnen immer mehr Produk-
tivität erbringen. Außerdem kommt es zu einem verstärkten
Einsatz von Automatisa-
tion, wo immer es möglich ist. Beides, der erhöhte Leistungsdruck und
anspruchsvol-
lere Produktionsverfahren, hat steigende Anforderungen an die Qualifikation von
Mitarbeitern zur Folge.
Der Wunsch
der Unternehmen, nach Möglichkeit höher qualifizierte
Mitarbeiterinnen
einzustellen,
wird aber auch durch die einschneidenden Veränderungen der moder-
nen Arbeitswelt überhaupt verständlich: Die heutige Arbeitswelt ist
durch die Begriffe
Flexibilisierung, Dezentralisierung und Globalisierung gekennzeichnet. Der
Wechsel
von Produkten und Technologien vollzieht sich immer rascher,
“Just-in-time-Manage-
ment", rasches Erkennen von Marktnischen, Verlagerung von
Produktionsstandorten
etc. sind die Erfordernisse, um am Markt erfolgreich zu sein. Die Halbwertszeit
beruf-
lichen Wissens beträgt heute, einer Studie der Firma IBM zufolge, im
Mittel nur noch
5 Jahre und liegt in manchen Bereichen, wie beispielsweise beim Beruf des Pro-
grammierers, unter einem Jahr. Leistungsbereitschaft und Know-how sind damit
die
wichtigsten Faktoren eines Unternehmens. Dieses Know-how hat aber nicht die
Fir-
ma an sich, auch nicht der Chef, erst recht nicht die Aktionäre, sondern
das Know-
how liegt bei den Mitarbeiterinnen. Diese sind somit nicht nur das teuerste,
sondern
auch das wertvollste Produktionskapital eines Unternehmens. Betriebliche
Gesund-
heitsförderung muss damit zum zentralen Anliegen moderner
Unternehmenskultur
werden.
|
|
|
Abb. 1 |
Erhaltung, Verbesserung und Wiedergewinnung von
Gesundheit und Leistungsfä-
higkeit der Beschäftigten ist die
Bestimmung von Arbeitsmedizin. In diesem Bemü-
hen muss sich
die Arbeitsmedizin auch den vorstehend kurz skizzierten raschen
Veränderungen der Arbeitswelt anpassen (Tabelle 1). Insgesamt beobachten
wir
einen Wandel
der Prioritäten der betrieblichen Arbeitsmedizin, der durch die
stärkere
Betonung der Verhaltensprävention im Gegensatz einer
ausschließlichen Verhältnis-
prävention charakterisiert ist. Dieser Gedanke ist in der Arbeitsmedizin
nicht grund-
sätzlich neu, er entspricht dem klassischen
Belastungs-/Beanspruchungs-Konzept.
Gleiche Belastungen können zu unterschiedlichen Beanspruchungen
führen, weil die
individuellen Möglichkeiten der Belastungsverarbeitung verschieden sind.
Die stärke-
re Betonung der individuellen Leistungsfähigkeit entspricht auch dem
zunehmend
individuellen Ansatz betrieblicher Gesundheitsvorsorge: Während sich das
Arbeit-
nehmerschutzgesetz in seiner
gegenwärtig gültigen Form noch nahezu ausschließ-
lich in paternalistischer Weise an den Arbeitgeber wendet, der
dafür Sorge zu tragen
hat, dass dem Beschäftigten seine Arbeit nicht schadet, steht im Zentrum
eines mo-
dernen Gesundheitsmanagements nicht mehr der Arbeitnehmer als das
gefährdete
Schutzobjekt, sondern als ein eigenverantwortlich Handelnder mit Interesse an
Ge-
sundheit und
Wohlbefinden.
Wandel der Prioritäten in der betrieblichen Arbeitsmedizin
• Verhältnis-Prävention Verhaltens-Prävention
technikorientiert humanzentriert
Jedermann-Risiko Minderheitenschutz
belastungsorientiert belastbarkeitsorientiert
• paternalistisch eigenverantwortlich
sanktionierend beratend
normierend individuell
• Pathogenese Salutogenese
Unfälle Leistungsfähigkeit erhalten
Vergiftungen Leistungsfähigkeit
steigern
Berufskrankheiten
Tabelle 1
Das Instrumentarium des
Arbeitmediziners zur betrieblichen Gesundheitsförderung
(Tabelle 2) lässt sich danach aufgliedern in einen obligatorischen und
eigentlich tra-
ditionellen Bereich der klassischen Arbeitsmedizin und einen fakultativen
Bereich,
der in der modernen betrieblichen Gesundheitsvorsorge stärker an Bedeutung
ge-
winnt.
Betriebliche Gesundheitsförderung: Das Instrumentarium
Obligatorisch
• Strukturanalysen der Belegschaft
• Gefährdungsanalyse, Betriebsbegehungen
• Betriebsklima-Analyse
• Statistik der Arbeitsunfälle und Berufskrankheiten
• Betriebsinterne AU-Statistik
• Arbeitsmedizinische Sprechstunde
• Arbeitsschutzausschuss-Sitzungen
Fakultativ
• Einstellungsuntersuchungen
• Screening-Programme
• Mitarbeiterbefragung zu bestimmten Themen
• Betriebliche Gesundheitszirkel/Programme
•
Themen, z.B. Berufsstress, Alkohol, Raucherentwöhnung, Ernährung,
Übergewicht,
gesunde Bewegung
• Schulungen, anlassbezogene Belehrungen
• Anforderungs-/Fähigkeits-Profile
Tabelle 2
Aber auch dieses Instrumentarium
ist noch nicht geeignet, alle aktuellen Problemfel-
der abzudecken, die sich für die betriebliche Gesundheitsförderung in
der modernen
Arbeitswelt auftun (Tabelle 3). Betriebe haben immer weniger Mitarbeiterinnen
und
diese Mitarbeiterinnen sind darüber hinaus dezentral eingesetzt. Auch
dieser Um-
stand spricht dafür, der Eigenverantwortlichkeit der Mitarbeiterinnen in
der betriebli-
chen Gesundheitsvorsorge einen größeren Raum zu geben,
beispielsweise dadurch,
dass es auch in der Arbeitsmedizin eine freie
Arztwahl gibt. Vorstellbar wäre bei-
spielsweise, dass die bisher eingeführten arbeitsmedizinischen Zentren als
Kompe-
tenzzentren für Gesundheitsförderung füngieren, die von den Beschäftigten
aus ei-
gener Initiative aufgesucht werden können und die mit umfassender
Beratungsfunk-
tion ausgestattet sind, beispielsweise durch Einbeziehung von Psychologen,
Ergo-
nomen, Toxikologen etc.
Arbeitsmedizin: Aktuelle Problemfelder
•
Betreuung von dezental Arbeitenden
z.B.:
Außendienst, Ausland
Telearbeit, Heimarbeit
Viele Bereiche
des Dienstleistungssektors
• Betreuung von Klein- und Kleinstbetrieben
•
Betreuung in Bereichen nicht-monetierter Arbeit,
z.B.: Sozialarbeit
Nachbarschaftshilfe
Eigenarbeit
Erweitertes Aufgabenfeld durch
Zunahme von Gesundheitsstörungen auf
Grund psychoemotionaler Probleme am Arbeitsplatz
Tabelle 3
Bewegung und Ernährung
Univ.-Prof. Dr. Norbert Bachl
Institut für Sportwissenschaft, Universität Wien
Zivilisationserkrankungen und
deren Vorbeugung durch Sport
und
Bewegung
Eine repräsentative Befragung
der Initiative Zivilisationskrankheiten hat alarmierende
Zahlen zu Tage gebracht: 46 % der 30- bis 50-jährigen Berufstätigen -
also weit
mehr als 1 Million Menschen - sind im allgemeinen Wohlbefinden durch
Zivilisati-
onskrankheiten gestört, 40 % in ihrer beruflichen Leistungsfähigkeit
beeinträchtigt.
Stress, Rückenschmerzen,
Übergewicht, hohes Cholesterin, Herz-Kreislauferkran-
kungen, Bluthochdruck, Verdauungsprobleme,
Konzentrationsschwäche, Gefäßer-
krankungen,
Atemwegsreizung und Magengeschwüre werden als die häufigsten Be-
schwerden bei Berufstätigen angegeben und als die wichtigsten
Zivilisationserkran-
kungen bezeichnet. Diese Zivilisationserkrankungen greifen massiv in den Tages-
ablauf der berufstätigen Menschen ein, behindern die Berufsausübung
und Arbeits-
zufriedenheit und vermindern die Entspannungsqualität, was wiederum auf
die Leis-
tungsfähigkeit der Menschen negative Auswirkungen hat.
Zivilisationserkrankungen
haben damit nicht nur im Bezug auf die Gesundheitskosten sondern auch auf die
geminderte Arbeitsproduktivität eine volkswirtschaftliche Bedeutung.
Körperliche Aktivität war
von je her zur Lebenserhaltung notwendig. Datiert man den
“Homo
sapiens" auf ca. 45.000 Jahre zurück, war seit dieser Zeit die
Evolution des
menschlichen Genoms durch einen
körperlich aktiven Lebensstil zur Lebenserhal-
tung, sei es zum Jagen, Sammeln bzw. Flüchten oder zur raschen
Übermittlung von
Informationen und Nachrichten, geprägt. Mit dem Beginn der industriellen
Revolution
vor etwa 100
Jahren, besonders aber in den letzten 4 bis 6 Jahrzehnten fand ein
dramatischer Wechsel hin zur körperlichen Inaktivität statt. Die
Folgen sind erschre-
ckend:
Während in den sogenannten “Jäger-Sammler-Populationen"
chronische Er-
krankungen wie koronare Herzkrankheit,
Hypertonie, Diabetes, Übergewicht und ei-
nige Karzinomarten auch bei Menschen über dem 60. Lebensjahr mehr
oder weniger
unbekannt waren, kam es und kommt es in den
inaktiven Populationen zu einem
sprunghaften Anstieg dieser und anderer sogenannter chronischer Erkrankungen
oder Zivilisationserkrankungen mit zuletzt durchschnittlichen Zuwachsraten von
1 bis
4 % pro Jahr. Diese Befunde deuten darauf hin, dass die Zunahme der chronischen
Erkrankungen in den industrialisierten Ländern mit hoher
Wahrscheinlichkeit als ein
Phänomen bezeichnet werden kann, welches schwerpunktmäßig durch
die exzessi-
ve Inaktivität beeinflusst wird. Umso dramatischer ist daher der Trend,
dass sich ver-
schiedene Risikofaktoren bzw. der Beginn der entsprechenden Erkrankungen in im-
mer jüngeren Jahren manifestieren. Zusammen mit der zunehmenden
Lebenserwar-
tung bedeutet dies, dass die Häufigkeit chronischer Erkrankungen innerhalb
der
nächsten
2 Dekaden noch deutlicher steigen wird und durch ihre - auf die Lebens-
spanne bezogen - längere Dauer nicht nur die Lebensqualität massiv
beeinflussen,
sondern auch enorme Kosten verursachen wird, da für chronische
Erkrankungen das
langsame Fortschreiten und die lange Dauer charakteristisch sind!
Wie wichtig regelmäßige
körperliche Aktivität und Sport tatsächlich sind, zeigt die
Studie eines
amerikanischen Epidemiologen, der 17 Risikofaktoren aufzählt, welche
durch körperliche Inaktivität in ihrem Auftreten und im Fortschreiten
beeinflusst wer-
den und in den USA zu einem jährlichen Kostenaufwand von 1 Trillion US$
führen:
Hypertriglyceridämie,
Hypercholesterinämie, Hyperglykämie, Insulinresistenz, Diabe-
tes mellitus Typ II, Übergewicht, Thromboseneigung, erhöhter
Ruheblutdruck, myo-
kardiale Durchblutungsstörung, tödliche ventrikuläre
Arrhythmien, Abnahme des
Schlagvolumens und des Herzminutenvolumens, Osteoporose, Gallensteinerkran-
kungen, Sarkopenie, Mamma- und Kolonkarzinom,
Wirbelsäulenbeschwerden, ein-
geschränktes psychisches Wohlbefinden und Lebenslust.
Daraus folgt eine eindeutige
Botschaft: das Rezept gegen die Zunahme der besag-
ten chronischen Erkrankungen heißt “regelmäßige
körperliche Aktivität".
In der erwähnten Studie der
Initiative Zivilisationskrankheiten wird des Weiteren er-
hoben, dass von jenen 24 % der Berufstätigen, welche keine Beschwerden
angeben,
57 % als ihr persönliches “Anti-Beschwerdeprogramm" Sport und
Bewegung, 48 %
bewusste Ernährung, 17 % positive Lebenseinstellung und 12 %
Stressvermeidung
benennen. Also eine eindeutige Bestätigung, dass körperliche
Aktivität, adäquate
Ernährung sowie positives
Denken und Entspannung einen Großteil der sogenann-
ten Zivilisationskrankheiten hintanhalten bzw. überhaupt vermeiden
können.
Ein Problem sei allerdings nicht
verschwiegen: Wunsch und Wirklichkeit stimmen
nicht immer überein. In einer von Bretschneider und Bässler 1988
durchgeführten
Befragung in Österreich an 4.159 Männer und Frauen kam ein
dramatisches Ergeb-
nis zu Tage, welches als “Fitnessparadoxon" bezeichnet wird:
• 72 % der Befragten gaben sportliche Aktivitäten während ihrer Freizeit an.
• Nur 45 % gaben an, regelmäßig körperlich tätig zu sein.
•
Nur 32 % gaben an, mehr als 400 kcal/Woche durch Bewegung und Sport zu
verbrauchen.
• Nur 21 % verbrauchten mehr als 800 kcal/Woche.
•
Nur 18,6 % hatten tatsächlich eine durch Bewegung und Sport verursachte,
messbar erhöhte körperliche Leistungsfähigkeit.
Eine verbesserte körperliche
Leistungsfähigkeit bedeutet, dass mindestens etwa
1.500 kcal/Woche motorisch verbraucht
werden sollen, d.h., 3-mal eine halbe Stun-
de Laufen pro Woche plus Gehen im Alltag, Stiegen steigen, Haus- oder
Gartenar-
beit.
Daher ist es kein Wunder, dass
gerade Sportmediziner zu dem Thema “Zivilisations-
erkrankungen" immer wieder als mahnende Rufer in der Wüste gelten.
Denn Sport-
medizin ist Bewegungsmedizin.
Zwar haben Gesundheitspolitik und
Medizin das Gedankengut der Bewegungsprä-
vention während der letzten Jahrzehnte ausdrücklich propagiert, es
scheint jedoch in
seiner jetzigen Konzeption nicht zu genügen. Vielfach wird Vorbeugung noch
immer
eingeengt auf die Erkennung von Krankheitsfrühstadien und Risikofaktoren
bzw. An-
fälligkeiten für bestimmte Erkrankungen. Darüber hinaus werden
gerade deren
Hauptzielgruppen, die weniger Informierten sowie die sozial schwächeren
Bürgerin-
nen, kaum erreicht. Dazu entstehen hohe Kosten bei geringen Effekten.
Dabei wäre der Weg sehr einfach!
In einer
jüngsten Studie von O. Weiss und Mitarbeitern, Institut für
Sportwissen-
schaften der Universität Wien, wurden österreichspezifische
Zahlenangaben
hinsichtlich des Kosten-Nutzen-Effekts von regelmäßiger
körperlicher Aktivität und
Sportausübung vorgestellt.
Zunächst wurden in dieser
Studie jene Ergebnisse von vorausgehenden Befragun-
gen bestätigt, wonach nur etwa 16 bis 18 % der österreichischen
Population tatsäch-
lich körperlich
aktiv sind, d.h., mehr als 3-mal pro Woche Sport betreiben und damit
- epidemiologisch-statistisch gesehen - ein beispielsweise um die Hälfte
geringeres
Risiko hinsichtlich Morbidität und Mortalität an
kardiovaskulären Erkrankungen besit-
zen. 22 % unserer Population geben eine moderate Sportausübung mit einer
Fre-
quenz von 1 bis 2-mal wöchentlich an und 60 %(!) sind inaktiv, was
bedeutet, dass
maximal 1 bis 2-mal pro Monat eine körperliche Aktivität erfolgt.
Die Autoren der Studie stellen den
Nutzen der Sportausübung (vermiedene Krank-
heitsfolgekosten)
dem Kosten der Sportausübung (Sportunfallfolgekosten) gegen-
über und dokumentieren, dass der Nutzen der Sportausübung (bezogen
auf das Da-
tenmaterial des Jahres 1998) 7,79 Mrd. ATS beträgt, die Kosten der
Sportausübung
4,15 Mrd. ATS, somit ein Positivsaldo von 3,6 Mrd. ATS verbliebe. Dieser Nutzen
ergibt sich großteils aus Einsparungen in den Kostenarten
“Beruflicher Produktions-
ausfall durch Tod" sowie “Behandlungskosten". Nun errechneten
die Autoren, dass
die durch die relative Inaktivität der wenig oder gar nicht Sport
ausübenden Bevölke-
rungsgruppe verursachten Kosten sich auf etwa 11,5 Mrd. ATS belaufen.
Würden die Risikogruppen “inaktiv gering"
zur Hälfte in die Risikogruppen “moderat"
und “aktiv bis hoch aktiv" transferiert werden, würde dies
einen zusätzlichen Nutzen
bzw. Einsparungseffekt von 11,5 Mrd. ATS nach sich ziehen!
Eindrucksvolle Zahlen, die noch
dadurch herausgestrichen werden, wenn berück-
sichtigt wird, dass die Unfallkosten aufgrund von Sportunfällen nur etwa 8
% der
durch Heim-, Freizeit- und Sportunfälle hervorgerufenen Gesamtkosten
ausmachen.
Diese unqualifizierte Vermischung bewirkt für den “Kostenfaktor
Sport" ein schlech-
tes Image und wird damit der
gesundheitserhaltenden Bedeutung regelmäßiger kör-
perlicher Aktivität bzw.
regelmäßigen Sports absolut nicht gerecht!
Es muss das Anliegen aller
Gesundheitsberufe sein, neue Strategien gegen die inak-
tivitätsbedingten Zivilisations-/chronischen
Erkrankungen zu entwickeln. Das Ge-
sundheitszentrum Schmelz (GZS) hat für Kronen-Zeitung-Leser
folgende Bewe-
gungstipps:
Ändern Sie Ihr Bewegungs- und Sportverhalten!
•
Suchen Sie Ihre tägliche Bewegungschance: wenn Sie bewusst darauf achten,
werden Sie sehen, wie viele Möglichkeiten Ihnen in 12 bis 16 Stunden zur
Verfü-
gung stehen, ob Gehen, Stiegen steigen, Gymnastik zu Hause, Haus- und Gar-
tenarbeit etc.
•
Vermehren Sie bewusst die täglichen Bewegungsmöglichkeiten (siehe
Doppel
30 Regel): prinzipiell sollte es keinen Tag ohne mehrmals bewusste Bewegung
geben!
Doppel 30 Regel
•
Täglich 30 Minuten schnelles Gehen (bis zum 50. Lebensjahr über 6
km/h, bei
höherem Lebensalter 4,5 bis 6 km/h)
•
Während des Tages 60-mal langsam von einem Sessel aufstehen, z.B. 6 Serien
mit 10 Wiederholungen. Ideale Ausführung: sich langsam aus dem Sessel
(ohne
Hilfe der Arme) hochheben, in dieser Halteposition 3 Sekunden verbleiben und
dann aufrichten und so fort.
•
Zumindest 60 Stiegen pro Tag steigen, bei jüngeren Personen 2 Stiegen auf
einmal,
erhöht den Effekt.
•
Treiben Sie Sport und Bewegung in der Freizeit. Nützen Sie die langen
Nachmit-
tage im Sommer und das Wochenende, um mit Freunden zu wandern, eine
Spielsportart wie z.B. Tennis, Badminton, Fußball oder Golf zu betreiben,
zum
Laufen, Rad
fahren etc., wozu immer Sie Lust haben, nur bewegen Sie sich!
Um das
Aktivitätsprinzip als Lebensinhalt (Lebensplanung = Bewegungsplanung)
umsetzen zu können, gibt Ihnen das GZS noch drei Handlungsanleitungen mit
auf
den Weg:
1.
Seien Sie egoistisch und nehmen Sie Rücksicht auf Ihre
Individualität. Wählen
Sie jene Bewegung/jenen Sport, der Ihnen Spaß macht! Wenn Sie Bedenken
haben, ob eine Sportart für Sie gut ist, fragen Sie Ihren Sportarzt und
machen
Sie eine sportmedizinische Untersuchung.
2. Sorgen Sie für
Abwechslung: es gibt so viele Sportangebote, dass man immer
etwas Neues
kennen leimen kann. Je nach Jahreszeit kann man verschiedene
Sportarten ausüben und damit nicht nur eine persönliche Befriedigung
erleben,
sondern auch eine breitbasige motorische Geschicklichkeit erhalten bzw. auch
bis ins höhere Lebensalter bewahren. Vergessen Sie nicht: Geschicklichkeit
ist
Sturz- und Unfallvorbeugung!
3. Stellen Sie
Ihr Leben auf Bewegung um! Genauso wie Sie regelmäßig essen,
sollten Sie sich regelmäßig bewegen. Lassen Sie körperliche
Aktivität und Sport
Teil Ihres Tages- und Wochenablaufes sein. Ihr Organismus wird es Ihnen dan-
ken, Ihr
Wohlbefinden und Ihre Lebensqualität werden steigen; daraus resultiert
ein erhöhtes Wohlbefinden - und das ist doch eigentlich das Wichtigste!!!
Rauchen und Gesundheit
Univ.-Prof. Dr. Ursula Kunze
Institut für Sozialmedizin, Universität Wien
Nach einer
repräsentativen Umfrage sind 29 % der Österreicher Raucher. Hochge-
rechnet auf die Gesamtbevölkerung ergibt das 2,3 Millionen Raucher. Ein
gutes Drit-
tel dieser
Raucher ist stark nikotinabhängig und damit besonders gefährdet,
gesund-
heitlichen Schaden zu erleiden.
Ein Beispiel: Das
Bronchuskarzinom zählt weltweit zu den häufigsten bösartigen Er-
krankungen mit einer Inzidenz von 60 Erkrankungen pro 100.000, in
Österreich ster-
ben jedes Jahr etwa 3000 Menschen an einem Bronchuskarzinom. Während bei
den
Männern zumindest eine Stabilisierung der Inzidenz eingetreten ist - in
einigen west-
lichen Ländern ist sogar ein leichter Rückgang zu verzeichnen -,
nimmt die Zahl der
Erkrankungen bei Frauen stetig zu.
Die Dosis-Wirkungsbeziehung ist
beim Bronchuskarzinom besonders deutlich aus-
geprägt; stark nikotinabhängige Raucher sind einer hohen
Schadstoffbelastung
durch diverse Rauchinhaltsstoffe (wie Teer, Benzpyrene, Kohlenmonoxid,
etc.) aus-
gesetzt.
Hochabhängige stellen somit die Hochrisikogruppe dar, an einem Bronchus-
karzinom (oder einer anderen tabakassoziierten Erkrankung) zu erkranken.
Die Entwicklungen im Bereich der
Therapie zeigen trotz intensiver Forschung keine
echten Fortschritte. In Österreich ist das mittlere Sterbealter der
männlichen Bron-
chuskarzinom-Patienten
im Vergleich zu vor 20 Jahren sogar gesunken.
Die Lösung muss also
verstärkt im Bereich der Prävention, und vor allem auch in der
Diagnostik und Therapie der Nikotinabhängigkeit gesucht werden.
Abhängigen Rau-
chern muss vor der Manifestation von Krankheiten geholfen werden, was mit Hilfe
von modernen medizinischen Verfahren möglich ist. Eine totale Abstinenz
ist nach
wie vor das oberste Ziel, aber auch eine Reduktion der Zigarettenzahl (und
damit der
Schadstoffbelastung) bringt bereits enorme Vorteile für die Gesundheit.
Wir verfügen heute über das nötige
Wissen und die entsprechenden Mittel, um die-
sen Menschen zu helfen. Mit dem Wiener Nikotininstitut als Tochterinstitut des
Insti-
tutes für Sozialmedizin bieten wir zudem eine spezielle Anlaufstelle
für Raucher.
Was man auch für die Zukunft bedenken muss: Tabakabhängigkeit ist als
Krankheit
anerkannt (International Classification of Diseases 10) und muss daher auch
behan-
delt werden.
Zusammenfassende Rede des Herrn Staatssekretärs
Sehr geehrte Damen und Herren!
Ich möchte mich nach diesem
sehr interessanten Diskussionstag herzlich für Ihr En-
gagement und Interesse bedanken - dies gilt sowohl für die ausgezeichneten Vor-
tragenden, die
wir gehört haben, als auch für das rege Interesse, das uns seitens
des Publikums entgegen gebracht wurde. Ich denke, dass die Österreichische
Ge-
sundheitskonferenz in diesem Sinne unserer Intention völlig gerecht
geworden ist
und möglichst vielen Betroffenen, Verantwortlichen und Leistungserbringern
im Ge-
sundheitswesen die Möglichkeit zum gegenseitigen Erfahrungsaustausch
geboten
hat.
Vormittagsprogramm - Berichterstattung Arbeitsgruppen
Wir haben den Vormittag der Konferenz der Berichterstattung über die Ergebnisse
von Arbeitsgruppen gewidmet, die ich im Anschluss an die 1. Österreichische Ge-
sundheitskonferenz zu den Themen
• Qualität im Gesundheitswesen
• Gesundheitsökonomie und Finanzierung
• Neue Informationstechnologien im Gesundheitswesen
• Senioren und Gesundheit
•
Fortschritt in der Medizin
eingerichtet habe.
Bei der Durchführung der
Arbeitsgruppen wurde besonderer Wert darauf gelegt, die
Meinungen von Expertinnen zu
hören und
als Vertreter des Ministeriums ein offe-
nes Ohr für deren Anliegen zu haben. Ich denke, dass die inhaltlichen
Punkte, die
wir im Rahmen der Berichterstattung gehört haben, eine wertvolle
Unterstützung für
die weitere Fortführung von Arbeitsgruppen bieten. Erlauben Sie mir, dazu
einige
Inhalte des Tages aufzugreifen:
Beim Themenkomplex
Qualität kamen
die Expertinnen zu dem Schluss, dass wir
zwar ein vorbildliches und leistungsfähiges Gesundheitssystem haben, es
jedoch an
systematischer Qualitätssicherung und Qualitätsbewusstsein fehlt. Das
Motto lautet
“Die wichtigen Dinge richtig machen". Es wurde u.a. der
verstärkte Einbau von Quali-
tätssicherungsinstrumenten in den Bereichen Aus- und Fortbildung, Outcome-
Messung, Dokumentation und Patientinnenorientierung gefordert. Wir werden auf
diese Wünsche reagieren, insofern als wir unser Konzept eines
flächendeckenden
österreichischen Qualitätssystems verstärkt vorantreiben werden.
Eine wichtige
Grundlage stellen in diesem Zusammenhang die bereits eingegangenen Verpflich-
tungen von
Bund und Ländern im Rahmen der Art. 15a Vereinbarung über die Neu-
strukturierung
des Gesundheitswesens und der Krankenanstaltenfinanzierung dar.
Dort wurden auch bereits wesentliche seitens der Experten geforderte Ziele
formu-
liert.
Was den Einsatz von Informationstechnologien im Gesundheitswesen
betrifft, so
waren sich alle Expertinnen einig, dass dadurch der Koordinations- und
Integrati-
onsaufwand im Gesundheitswesen bei gleichzeitiger Transparenzsteigerung erheb-
lich reduziert werden kann. Eine funktionierende Vernetzung der
Gesundheitseinrich-
tungen setzt aber Schritt für Schritt die Schaffung einer
flächendeckenden, standar-
disierten, organisatorisch-technischen Infrastruktur im Gesundheitswesen
voraus. Ich
bin überzeugt, dass wir mit unserem in Diskussion befindlichen
Telematikgesetz die-
ses Anliegen intensiv vorantreiben werden können.
Die Experten
der Arbeitsgruppe Gesundheitsökonomie und Finanzierung kamen
zu dem
Schluss, dass der Einsatz gesundheitsökonomischer Analysen, die Imple-
mentierung eines modernen Rechnungswesens und die verstärkte Anwendung
evi-
denzgestützter Medizin unser Gesundheitswesen in der Regel zwar nicht
wesentlich
billiger machen werden, aber zu rationaleren und nachvollziehbaren
Entscheidungen
beitragen. Intensivere ökonomische Zielformulierung und -kontrolle werden
als nötig
erachtet. Ökonomisches Denken darf nicht zu Entsolidarisierung
führen. Die Exper-
ten haben weiters aufgezeigt, dass der finanzielle Schwerpunkt des aktuellen
Ge-
sundheitswesens auf der Apparatemedizin liegt und daher finanzielle
Umschichtun-
gen in Richtung Prävention und Gesundheitsförderung dringend
nötig wären. Ganz
in diesem Sinne haben wir
ja auch den Nachmittag unserer Gesundheitskonferenz
gestaltet.
Die Experten der Arbeitsgruppe “Medizinischer Fortschritt" haben versucht, “me-
dizinischen Fortschritt" sinnvoll zu definieren. Sie haben aus ihrer Sicht
prioritäre
Umsetzungsbereiche definiert und fordern eine entsprechende Unterstützung
durch
die Politik. Nötig sind neue Arbeitsformen und mutige neue Denkweisen. Wir
werden
unser Bestes geben, diesem Wunsch nachzukommen und die Politik verstärkt
in
diese Fragestellungen einzubinden, um gemeinsam mit den Akteuren im Gesund-
heitswesen den sehr komplexen und gesellschaftlich auch widersprüchlichen
Bereich
des medizinischen Fortschritts zu bearbeiten.
Die Experten der Arbeitsgruppe “Senioren in Österreich" haben in ihren Schluss-
folgerungen darauf verwiesen, dass eine wesentliche Zielsetzung für unsere
Politik
die Sicherung der Lebensqualität älterer Menschen sein muss. Hand in
Hand damit
geht die Forderung nach einer umfassenden Strategie betreffend die geriatrische
Versorgung im stationären und extramuralen Bereich sowie eine Verbesserung
der
damit in Zusammenhang stehenden Schnittstellen. Wir werden uns auch auf diesem
Gebiet zusätzlich zum Bundespflegegeldgesetz bemühen, den
berechtigten Forde-
rungen der Experten entgegen zu kommen.
Nachmittagsprogramm - gesunder Lebensstil
Auch das Nachmittagsprogramm war
mir ein besonderes Anliegen. Durch die The-
menwahl “Gesunder
Lebensstil" habe
ich mich bemüht, ein allzu bekanntes, weil
oft vernachlässigtes Thema verstärkt in den Blickpunkt des Interesses
zu rücken. Es
ist uns allen bewusst, dass wir durch gezielte Prävention und
Gesundheitsförderung
sowohl die Lebensqualität unserer Bürgerinnen verbessern als auch die
Gesund-
heitsbudgets deutlich entlasten können.
Erlauben Sie mir einige
Ausführungen zum Thema Gesundheit
und Bewegung.
Repräsentative
Befragungen zeigen, dass sich beinahe die Hälfte der 30- bis 40-
Jährigen
durch Zivilisationserkrankungen im allgemeinen Wohlbefinden gestört
fühlt.
Die zunehmende körperliche Inaktivität unserer Gesellschaft hat
chronische Erkran-
kungen wie koronare Herzkrankheit, Hypertonie,
Diabetes und Übergewicht stark
gefördert. Es muss daher ein Anliegen aller Gesundheitsakteure sein, neue
Strate-
gien zu entwickeln, um das Thema Bewegung und körperliche Aktivität
für unsere
Bürger attraktiv zu machen.
Ähnlich verhält es sich
beim Problemkreis Alkohol und
Gesundheit. Der
unmäßige
und übermäßige Umgang mit Alkohol hat dazu geführt, dass
Alkoholismus als eine
Suchtkrankheit gelten muss, die schwerste Belastungen für die
gesundheitliche und
ökonomische Situation unserer Bürger mit sich bringt. Wie uns heute
vermittelt wur-
de, gehen wissenschaftliche Studien davon aus, dass im Querschnitt 5 % der
Bevöl-
kerung im Alter von 16-99 Jahren das Trinkverhalten chronischer Alkoholiker
auf-
weisen. Jegliche Aufklärungs- und Erziehungsarbeit in dieser Hinsicht muss
von
strukturellen und kontrollierenden Maßnahmen unterstützt werden.
Erlauben Sie mir, schließlich
auch auf das Thema Rauchen und
Gesundheit einzu-
gehen. Ein gutes Drittel der österreichischen Raucher ist stark
nikotinabhängig und
damit besonders gefährdet, gesundheitlichen Schaden zu erleiden. Wie wir
gehört
haben, entwickeln sich die Möglichkeiten im Bereich der Therapie
ständig fort und
haben verstärkte Lösungsstrategien im Präventionsbereich zu
unterstützen. Wir
werden uns bemühen, unseren Beitrag dazu zu leisten.
Seitens der Gesundheitspolitik
werden wir unser Bestes geben, den Themen Ge-
sundheitsförderung und
Prävention einen
neuen und wesentlichen Stellenwert zu
verleihen. Wir
arbeiten in diesem Bemühen ebenso wie einige andere sehr aktive
Mitspieler in der österreichischen Gesundheitsszene. Erlauben Sie mir, in
diesem
Zusammenhang auf die vielen Projekte des Fonds Gesundes Österreich hinzuwei-
sen, um nur ein Beispiel aktiver und erfolgreicher Arbeit zu nennen.
Wie versprochen, werden wir aus der
Vielzahl der Expertenvorschläge prioritäre
Punkte aufgreifen und in
geeigneten Gremien weiter bearbeiten.
Sehr verehrte Damen und Herren, ich
hoffe, dass wir mit dem vorliegenden Pro-
gramm Ihren Wünschen und Anforderungen gerecht geworden sind. Wir haben
uns
bemüht, die Rahmenbedingungen für intensiven Erfahrungsaustausch zu
Gesund-
heitsthemen, die uns alle bewegen, zu bieten. In
diesem Sinn bedanke ich mich
herzlich für Ihr Kommen und freue mich auf ein Wiedersehen bei der nächsten
Ös-
terreichischen
Gesundheitskonferenz.
Im Regierungsprogramm wurde die Einrichtungeiner
Österreichischen Gesundheits-
konferenz vereinbart. Diese soll möglichst vielen Verantwortlichen,
Betroffenen und
Leistungserbringern des Gesundheitswesens eine Gesprächsplattform bieten
und damit
zur Unterstützung eines effizienten Diskussionsprozesses beitragen. Die
Durchführung
der Konferenz soll generell der besseren Motivation und Koordination im
Gesundheits-
wesen dienen.
Im Rahmen der vorliegenden
Publikation werden die Ergebnisse der Österreichischen
Gesundheitskonferenz 2001 präsentiert, die am 18. Mai 2001 unter dem
Vorsitz von Herrn
Staatssekretär Univ.-Prof. Dr. Reinhart Waneck in den Räumlichkeiten
der Gesellschaft
der Ärzte in Wien statt fand.
Das
Broschürentelefon
des
Bundesministeriums für
soziale
Sicherheit und Generationen
0800/202074