3792/A(E) XXVII. GP
Eingebracht am 13.12.2023
Dieser Text wurde elektronisch übermittelt. Abweichungen vom Original sind
möglich.
Entschließungsantrag
der Abgeordneten Dr. Josef Smolle, Mario Lindner, Ralph Schallmeiner, Fiona Fiedler, BEd, Kolleginnen und Kollegen
betreffend „Wirksame HIV-Prävention durch niederschwelligen und kostenfreien Zugang zur HIV-PrEP“
Eine HIV-Infektion stellt auch heute noch eine lebenslange, bislang nicht heilbare und unbehandelt potenziell lebensbedrohliche Infektion dar. Jährlich werden zwischen 300 und 500 Menschen in Österreich neu mit dem HI-Virus diagnostiziert, rund 8.500 Menschen leben hierzulande mit HIV. Auch wenn sich die Lebenssituation von Menschen, die mit HIV leben, durch neue Behandlungsmethoden in den vergangenen Jahrzehnten massiv verbessert hat, muss es das zentrale Ziel einer aktiven Gesundheitsversorgung sein, jede HIV-Neuinfektion zu verhindern!
Um dieses Ziel zu erreichen, bekennt sich Österreich als Mitgliedsland der Weltgesundheitsorganisation (WHO) zum Gemeinsamen Programm der Vereinten Nationen für HIV/AIDS (UNAIDS) und den darin vorgegebenen 95-95-95 Zielen: 95% der Menschen, die mit HIV leben, kennen ihren HIV-Status, 95% davon erhalten eine anti-retrovirale Therapie und wiederum 95% davon weisen eine nicht nachweisbare Viruslast auf. Auf dem Weg zur Umsetzung dieser Ziele kann die HIV-Prä-Expositionsprophylaxe (PrEP) weltweit und auch in Österreich einen wichtigen Beitrag leisten: Bei der PrEP handelt es sich um ein HIV-Medikament, das von einer HIV-negativen Person vorbeugend eingenommen wird, um den negativen HIV-Status aufrecht zu erhalten. Die PrEP reduziert das Ansteckungsrisiko um 99% und ist bei korrekter Einnahme ein ebenso zuverlässiger Schutz wie das Kondom oder auch TasP (‚Treatment as Prevention‘). Sie reduziert verlässlich HIV-Neuinfektionen, unterbricht Transmissionsketten und kann damit langfristig zu einer Beendigung der HIV-Pandemie führen Die PrEP wird als kosteneffiziente Maßnahme für Personen mit einem erhöhten HIV-Ansteckungsrisiko von UNAIDS, der WHO sowie dem European Centre for Disease Prevention and Control (ECDC), aber auch vom US-amerikanischen Center for Disease Control and Prevention (CDC) empfohlen. Indiziert wird sie bei Menschen mit substanziellem HIV-Risiko (mit einer Inzidenz von über 3%/Jahr).[1] In einer großen Anzahl an Ländern, insbesondere in Mittel- und Westeuropa, ist die PrEP zumindest für Gruppen mit erhöhtem Risiko kostenfrei erhältlich, also eine Leistung des öffentlichen Gesundheitssystems.
Bisher ist die PrEP in Österreich allerdings für alle kostenpflichtig. Im günstigsten Fall kostet sie immer noch 45,90 Euro im Monat, zuzüglich der dafür nötigen, oftmals privat zu finanzierenden Untersuchungen bei einem*einer HIV-Spezialist*in.[2] Diese Untersuchungen beinhalten nicht nur ein einsteigendes Anamnesegespräch, sondern auch drei-monatliche Check-Ups und Untersuchungen auf andere sexuell übertragbare Infektionen (STIs). Die Kosten für die PrEP und die engmaschige medizinische Betreuung machen diese wirkungsvolle Präventionsmöglichkeit für viele besonders vulnerable Gruppen nicht oder schwer leistbar. Das spricht für eine Finanzierung als Leistung der öffentlichen Hand (zumindest) für Personen mit erhöhtem Ansteckungsrisiko – gemäß den entsprechenden wissenschaftlichen Leitlinien (deutsch-österreichische Leitlinien).[3] Dazu gehört auch die volle Kostenübernahme der notwendigen ärztlichen Beratungsgespräche, der erforderlichen Medikamente sowie der regelmäßigen STI-Untersuchungen inkl. Laborleistungen.
Die Frage eines niederschwelligen und kostenfreien Zugangs zu einer PrEP-Therapie muss hinsichtlich des möglichen Beitrags zur allgemeinen HIV-Prävention auch in Hinblick auf die medizinische Relevanz einer solchen Maßnahme betrachtet werden. Dahingehend muss grundlegend festgestellt werden, dass die Einnahme der PrEP das Risiko einer HIV-Infektion für HIV-negative Personen auf Basis der internationalen Forschung um 99% verringert. Deshalb wird die PrEP auch als kosteneffiziente Maßnahme für Personen mit einem erhöhten HIV-Ansteckungsrisiko von UNAIDS, der WHO, ECDC, der CDS sowie nationalen Expert*innen-Gremien empfohlen. Die ÖAG etwa betont, dass die Unterbrechung von Infektionsketten durch die PrEP einen zentralen Beitrag zur Beendigung der HIV-Epidemie auch in Österreich leisten kann.[4] Insbesondere durch den, mit einer PrEP-Behandlung einhergehenden, regelmäßigen Kontakt zu Ärzt*innen können auch zahlreiche weitere Schritte zur Verbesserung der allgemeinen persönlichen Gesundheit geleistet werden.
Vor dem Hintergrund der Wirksamkeit von PrEP-Therapien zur HIV-Prävention wurde schon im Frühjahr 2023 eine Bewertung des Austrian Institute for Health Technology Assessment im Auftrag des Bundesministeriums für Soziales, Gesundheit, Pflege und Konsumentenschutz, insbesondere hinsichtlich der Kosteneffizienz und Wirksamkeit eines kostenfreien Zugangs zur PrEP, veröffentlicht. Diese Studie unterstreicht prinzipiell die Sinnhaftigkeit der Erstattung des Medikaments in Kombination mit einem umfassenden Test-, Präventions- und Behandlungsangebot. Der Vergleich internationaler Studien und Forschungsarbeiten zeigt außerdem, dass eine Kostenerstattung der PrEP keine Änderung des Sexualverhaltens und keine Zunahme der sexuell übertragbaren Infektionen mit sich bringt.
Zusätzlich zur Wirksamkeits- und Sicherheitsbewertung wurden potentielle organisatorische, ökonomische, soziale, ethische und rechtliche Aspekte untersucht und ein Fragebogen an Patient*innenorganisationen in Österreich versandt. Kosteneffektivitäts-Analysen zeigen, dass die orale PrEP (TDF/FTC) in mehreren Ländern des globalen Nordens kosteneffektiv oder sogar kosteneinsparend ist. PrEP sollte als Teil eines umfassenden Test-, Präventions-, Beratungs- und Behandlungsdienstes angeboten werden, bei dem verschiedene Einrichtungen und Gesundheitsberufe beteiligt sein können. Neben einem Risikoassessment und einer ausführlichen Beratung müssen eine Reihe an Tests (auf HIV, andere sexuell übertragbare Infektionen, Nierenfunktion) vor Beginn der PrEP bzw. in regelmäßigen Abständen (z.B. alle 3 Monate) während der PrEP- Einnahme durchgeführt werden. Es bedarf daher eines umfassenden Implementierungskonzepts, das über die Medikamenten-Verschreibung hinausgeht und sicherstellt, dass (regionale) Ungleichheiten vermieden und die entsprechenden Risikogruppen auch tatsächlich erreicht werden. Zudem sollte ein Monitoringsystem zur Evaluierung des Programms eingerichtet werden.[5]
Diese Einschätzung wird auch durch internationale Vergleiche unterstrichen. Die Erstattung der PrEP ist in zahlreichen mittel-, nord- und westeuropäischen Staaten bereits gelebte Praxis:[6]
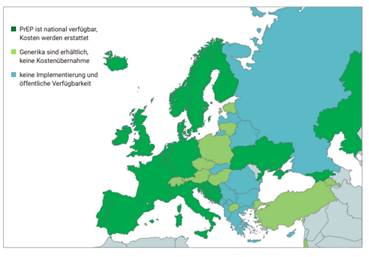
Seit 2019 ist die PrEP für Personen mit Risikoverhalten auch in Deutschland als Leistung der öffentlichen Krankenkassen zugänglich. Mit der Umsetzung einhergehend wurden Studien beauftragt, die den Erfolg dieser Maßnahme für die HIV-Prävention zeigen: „Die hohe Zahl an PrEP-Einleitungen in den befragten Zentren (9.915 Einleitungen im Zeitraum 1.9.2019–31.12.2020) unterstreicht den Bedarf und die Akzeptanz einer HIV-PrEP.“[7]
Auf Basis der Erfahrungen aus der Umsetzung eines kostenfreien Zugangs zur PrEP in Deutschland lassen sich auch Aussagen über die hohe Kosteneffizienz einer solchen Maßnahme treffen: Laut der Analyse zur „Cost-effectiveness and budget effect of pre-exposure prophylaxis for HIV-1 prevention in Germany from 2018 to 2058“, veröffentlicht in Euro Surveillance, betragen die Jahreskosten der PrEP-Versorgung einer Person EUR 824,-. Dem gegenübergestellt belaufen sich die Kosten der Versorgung einer HIV-positiven Person – bezogen rein auf die medikamentöse Versorgung ohne etwaige stationäre Aufenthalte, sonstige Therapien etc. – auf EUR 17.016,-.[8]
Hinsichtlich einer Bedarfsabschätzung muss vor diesem Hintergrund für die österreichische Situation festgestellt werden, dass es aktuell rund 2.300 Personen gibt, die zumindest mit einer PrEP-Einnahme begonnen haben. Wie viele davon durchgehend oder on Demand oder nur eine kurze Zeit die PrEP genutzt haben, ist nicht bekannt. Anhand internationaler Beispiele kann Österreichs Bedarf geschätzt werden: Das ECDC schätzt den PrEP-Gap bei Männern, die Sex mit Männern haben (MSM) auf ca. 0,5 Mio. MSM.[9] Heruntergebrochen auf Österreich würden damit ca. 8.770 Personen in Österreich betroffen sein. Die Schätzung nach Studien des RKI zur deutschen PrEP Surveillance zeigt außerdem:[10] Mit Ende Juni 2020 gab es in Deutschland zwischen 15.600 und 21.600 PrEP-User (wobei der PrEP-Bedarf für Deutschland auf 27.500 bis 93.000 berechnet wurde). Bei einem grob geschätzten Bevölkerungsverhältnis zwischen Deutschland und Österreich von 9,4:1 ergibt dies einen PrEP-Bedarf von 2.925 bis 9.890. UNAIDS gibt außerdem vor, dass mindestens 15% der MSM PrEP erhalten sollten.[11] Daraus ergibt sich ein PrEP-Bedarf von 9.750 bis 14.175 Personen.
All diese Hintergründe zeigen deutlich, dass die Kostenübernahme der PrEP durch die öffentliche Hand für Personen mit Risikoverhalten auch in Österreich einen wichtigen Beitrag zur wirksamen Eindämmung der HIV-Pandemie leisten kann. In Kombination mit einem umfassenden Test-, Präventions- und Behandlungsangebot, sowie den notwendigen Maßnahmen zur öffentlichen Sensibilisierung würde ein solcher Schritt die wichtigen Möglichkeiten einer PrEP-Therapie für alle Risikogruppen unabhängig der sozioökonomischen Verhältnisse ermöglichen und damit einen zentralen Beitrag zur Sicherstellung der sexuellen Gesundheit der Gesamtbevölkerung leisten.
Die unterfertigten Abgeordneten stellen daher nachstehenden
Entschließungsantrag
Der Nationalrat wolle beschließen:
„Die Bundesregierung, insbesondere der Bundesminister für Soziales, Gesundheit, Pflege und Konsumentenschutz, wird ersucht, im Rahmen der Bundes-Zielsteuerungskommission (B-ZK) darauf hinzuwirken, einen niederschwelligen und kostenfreien Zugang zur HIV-Prä-Expositionsprophylaxe (PrEP) für Personengruppen mit Risikoverhalten als kosteneffizienten und hochwirksamen Beitrag zur allgemeinen HIV-Prävention zu schaffen.
Darüber hinaus soll der Bundesminister für Soziales, Gesundheit, Pflege und Konsumentenschutz in der BZK auf den Nutzen eines begleitenden Test-, Präventions- und Behandlungsangebotes für PrEP-Nutzer*innen, insbesondere durch Sicherstellung von kostenfreien und regelmäßigen Testungen auf sexuell übertragbare Infektionen, sowie eine öffentlichkeitswirksame Informationskampagne hinweisen. In diesem Zusammenhang soll auch der Zugang zu Test-, Beratungs- und Behandlungsangeboten im Kontext der sexuellen Gesundheit in den Bundesländern sowie der Abbau von regionalen Ungleichheiten, Aus- und Weiterbildungen für das Gesundheitspersonal und eine Stärkung der notwendigen Infrastruktur thematisiert werden.“
Zuweisungsvorschlag: Gesundheitsausschuss